No items found.
No items found.
No items found.
No items found.

La <i>brain fog</i> o niebla mental desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más.
A 5 años de la declaración de la pandemia por covid-19, entre 10 y 20 % de los mexicanos que lo padecieron, aún viven con las secuelas persistentes: confusiones, olvidos y una niebla que opaca sus pensamientos. ¿Qué sabemos y cómo detectar el <i>long covid</i>?
La historia de la humanidad y de todos los organismos ha estado vinculada a los virus durante millones de años. Conocemos al menos 270 que pueden infectarnos y alterar el funcionamiento de nuestros cuerpos. Hay algunos tan antiguos como el origen de la vida misma, y otros recientes que, en muchos casos, son producto de las propias actividades humanas. Es el caso del SARS-CoV-2, un coronavirus (llamado así por cargar consigo una "corona" de proteínas) que provocó la pandemia por covid-19. Son diminutos, microscópicos, pero en ellos habita el poder que paralizó al mundo por más de dos años.
Los virus pueden trastocar nuestra realidad. A finales de febrero de 2020, cuando las alertas comenzaron a sonar en todo el mundo, el paisaje pandémico era tos, cubrebocas, cuarentena, reposo y estornudos. Lo peor: múltiples muertes. Luego llegaron las vacunas y surgieron complicaciones más allá de la recuperación por covid-19. Si los síntomas de la enfermedad persistían por más de dos semanas eran considerados como efectos a largo plazo, secuelas. Si los pacientes pasaban al menos tres meses con síntomas, a estos casos se les empezó a llamar covid persistente o long covid. Y puede durar años.
Especialistas en México mencionan que, de hecho, los pacientes de 2020 son de los más afectados por este mal persistente y llevan ya cuatro años sin alivio. En muchos casos, sin saber que lo padecen. Las investigaciones señalan varias causas: el virus o sus restos podrían alojarse en ciertos tejidos; hay un sistema inmune descontrolado; puede ser un caso de autoinmunidad, o hay inflamación en los vasos sanguíneos o en el cerebro. Incluso una de las causas que lo originan puede ser un desequilibrio en nuestro microbioma, ese universo de microorganismos que habitan nuestros cuerpos. Un estudio respaldado por el National Institute of Allergy and Infectious Diseases, el National Heart, Lung,and Blood Institute y el National Cancer Institute destaca esta idea, pues el virus puede alojarse en nuestro intestino; por ejemplo, mucho tiempo después de la infección.
Pese a la claridad que brindan estos artículos, el covid persistente sigue bajo investigación. Lo que sí sabemos es que no discrimina. Puede afectar a jóvenes sanos incluso después de infecciones leves, pero el riesgo es mayor para personas hospitalizadas, adultos mayores, mujeres, personas con desventajas socioeconómicas, fumadores, y personas con obesidad o enfermedades autoinmunes.
La lista de síntomas del long covid ha aumentado desde que se acuñó el término: hay personas que no recuperaron por completo el gusto o que solo volvieron a percibir olores parcialmente; otras sienten dolor articular y de cabeza, y mucha fatiga. Un artículo escrito por investigadores de la School of Health Sciences de la City University of London mencionaba ya en 2021 que este síndrome puede abarcar más de 60 síntomas físicos y psicológicos.
Cuatro años después del descubrimiento del SARS-CoV-2 en Wuhan, China, ya tenemos clara evidencia de que sus secuelas pueden afectar nuestros órganos de muchas maneras. Se habla de hasta 200 síntomas que integran este síndrome de covid persistente que afecta a 10 órganos. Pongamos de ejemplo al cerebro. El doctor Luis del Carpio Orantes, especialista en medicina interna y virología clínica, y miembro de la Sociedad Mundial de Virología y de la Red Española de Investigación en Covid Persistente (REiCOP), me explicó que de acuerdo con estudios que realizó junto a otros colegas, los síntomas neuropsiquiátricos son los más prevalentes en casos de covid persistente para nuestro país.
En México, la información disponible sobre este síndrome y las complicaciones que acarrea es escasa. Pero, según estimaciones del doctor Del Carpio, entre 10 y 20% de los pacientes que han padecido covid-19 agudo en México han desarrollado su versión persistente. Los datos disponibles de la Dirección General de Epidemiología, cuya última actualización fue en junio de 2023, muestran que 6 885 378 personas se recuperaron de covid-19. Si seguimos las cifras que da el doctor, 10 % corresponde a 688 538 personas, y el 20 % son 1 377 076. Eso es llenar ocho y 16 veces el Estadio Azteca de personas con covid persistente. Si consideramos que continúan los contagios y que no todos los casos se contabilizan, la cantidad podría ser mayor. Esa falta de datos es otra pandemia en sí misma.
También te puede interesar: "¿Qué haremos con los huérfanos del covid?"
Con la intención de entender mejor el long covid en México y otros países de Latinoamérica, se realizó una encuesta para Gatopardo en la que participaron 1 504 personas. De ellas, 1 333 (88.6 %) eran mujeres y 168 (11.2 %), hombres. La mayoría (985) tenía entre 18 y 33 años; 475 personas estaban en el rango de entre 34 y 49 años, 37 entre los de 50 a 65 años, y solo 5 eran menores de 18.
En la encuesta se les preguntó cuántas veces habían tenido covid-19, si se habían hecho una prueba, si habían sido hospitalizados, si sus síntomas duraron más de tres meses, y la frecuencia de estos. Además, se descartó que los síntomas cognitivos —reportados por 85.8 % de las personas encuestadas— no se debieran a otros factores o trastornos como TDAH (trastorno por déficit de atención con hiperactividad), depresión, ansiedad, aislamiento social, entre otros.
Las personas encuestadas reportaron síntomas en distintas partes del cuerpo como palpitaciones (23 %), mareos al ponerse de pie (23.1 %), dificultad para respirar (16.6 %), pérdida de cabello (32.6 %), erupciones cutáneas (6 %) y, en el caso de las mujeres, cambios en su ciclo menstrual (23.9 %). Un cóctel complejo y diverso.
El long covid y las nuevas caras de una pandemia
En medio de toda esta avalancha de síntomas, hubo un grupo particular que ha llamado la atención de distintos investigadores: las personas que comenzaron a tener problemas con el lenguaje, comprensión y memoria.
En la encuesta realizada para Gatopardo, 85.8 % de las personas en México y otros países latinoamericanos como Colombia, Ecuador y Guatemala, mencionaron tener problemas para recordar, concentrarse o tomar decisiones, algo que no experimentaban antes del covid-19. Esta tendencia se registró principalmente en adultos jóvenes de entre 18 y 33 años. Actividades como aprender y recordar se volvieron difíciles. Muchas personas se sintieron cognitivamente desprovistas en un mundo acelerado que no espera.
Arisbe, investigadora en biología celular, fue una de ellas. Ella y su familia enfermaron antes de la llegada de las vacunas a México. Desafortunadamente, no estaba preparada para lo que vendría tras su recuperación.
“Me empecé a dar cuenta de que me costaba encontrar las palabras [adecuadas]. Era como si de repente se me eliminaran palabras al azar del vocabulario y no recordaba cómo se decía ‘mesa’ o ‘vaso’. Intentaba hablar y decía: ‘Esto está en la... la mesa’”, me cuenta.
Lo que de inicio parecía un lapsus comenzó a preocuparle. No era habitual para ella, una persona acostumbrada a la precisión en su trabajo: durante su doctorado, Ari, como la llaman sus cercanos, realizó una estancia de investigación en Dinamarca y actualmente, a sus 30 años, estudia la comunicación entre células humanas para desarrollar nuevos tratamientos contra enfermedades como diabetes y cáncer. Pero hoy nota un gran contraste con la versión de sí misma previa a la pandemia: tiene dificultades para concentrarse y memorizar. También dice, mientras mueve repetidamente las manos cerca de su cabeza, que ha perdido mechones de su negro cabello desde que tuvo covid-19.
A casi 900 kilómetros de Durango, donde vive Ari, está Jade, una persona creativa, apasionada por la danza, música y artes plásticas que vive en la Ciudad de México. Enfermó de covid-19 al inicio de la pandemia, cuando aún había poca información. Se ríe al recordar que en ese momento los médicos solo recetaban Tempra, un analgésico, y no había vacunas.
Como Jade no fue hospitalizada, su jefe no le permitió descansar. En medio de la pandemia, tuvo que digitalizar archivos en su trabajo, como parte de la obligada —y accidentada— transición de lo presencial a lo remoto. Trabajó con documentos de hasta 20 años de antigüedad, mientras sorteaba las secuelas del virus.
“Desde que tuve covid, duré casi dos meses con migrañas y perdí algo de visión en mi ojo izquierdo. Tampoco podía hacer esfuerzo físico”, me cuenta.
Jade tiene ojos azul grisáceos. Le costó aceptar que el virus causó estragos en ellos y ya no cumplen su función como antes.
Más adelante llegarían los problemas cognitivos: “Le digo a la gente que me siento ‘rara’ de la cabeza, así lo explico. Es como si no pudiera enfocar (mi mente) ni procesar ciertas cosas. Y eso, hasta el día de hoy, lo siento. Tenía una excelente memoria, pero ya no es así”.
Como Jade y Ari, muchas personas experimentaron molestias y daños cognitivos, las suficientes para que la comunidad médica prestara atención.
“Tengo una tía que es maestra, y ella me dijo: ‘¿Sabes qué? Me pasa que escribo las cosas cambiadas’. Entonces ahí dije: ‘No es algo (solamente) mío’. Y mi mamá, hasta la fecha, ve los números cambiados. Si algo cuesta 1 500 [pesos], ella lo escribe como 5 100”, me cuenta Ari.

Poca memoria, mucha inflamación y un virus que no se quiere ir
Reconocer que el covid persistente puede alterar nuestra mente no fue un proceso sencillo ni directo. Al principio muchas personas atribuyeron sus problemas a causas como el aislamiento social que supuso la pandemia, la sobreexposición a pantallas o incluso el TDAH. Y no estuvieron del todo equivocados, nuestra mente es compleja y multifactorial. De hecho, muchos especialistas, antes de relacionar estos síntomas al covid persistente, evaluaron si las secuelas mentales podrían estar relacionadas con complicaciones neurológicas agudas del virus, como accidentes cerebrovasculares, encefalitis o el síndrome de Guillain-Barré; incluso si se trataba de efectos secundarios de la hospitalización, como delirios. Todo fue considerado. Pero cuando son trastornos cognitivos o mentales, de dolor de cabeza o problemas de olfato y gusto, es posible que estos síntomas se deban a una fisiopatología diferente a la fase aguda del covid-19. En otras palabras, podrían relacionarse con covid persistente.
Axel es un fisioterapeuta guanajuatense. Tiene 23 años, cabello rizado y ojos que se entrecierran cuando se concentra al hablar. Platica que, tras haber tenido covid-19 y una complicada recuperación, notó un declive en su desempeño profesional. Sospecha —al igual que Jade y Ari— que tiene covid persistente. “Después de tres o cuatro meses (mi familia y yo) notamos varias secuelas que nunca las había relacionado con haber tenido covid”, comenta.
Axel, como parte de su trabajo, necesita hablar mucho con sus pacientes. Durante las consultas siempre conversa para hacer la sesión más amena, pero ahora le cuesta encontrar las palabras o hilar las frases para completar una idea. También tiene problemas para recordar cosas que acaba de ver y relata un ejemplo: en su lugar de trabajo los fisioterapeutas tienen una agenda para registrar los nombres de pacientes que llegan, y esta actividad tan cotidiana se ha convertido en un desafío: ”Me pasa seguido que leo el nombre del paciente, doy dos pasos y ya se me olvidó cómo se llamaba, tengo que regresar para verlo de nuevo”, cuenta entre risas con un dejo de resignación.
La historia se repite. Ari admite que en su vida diaria siempre fue algo distraída, a veces olvidaba las llaves, por ejemplo. Pero en el trabajo, su retentiva era excelente, recordaba prácticamente todo.
También te puede interesar: "El mercado laboral después del covid"
”Ahora me toma el triple de tiempo escribir algo. Siento que algo se descompuso”, dice nerviosa.
Jade cree que estas implicaciones cognitivas no solo han tenido impacto laboral. Hay también un impacto emocional: ”Sientes que tu cuerpo ya no te va a dar lo que te daba antes. Que tú como persona no puedes lograr las cosas de las que te creías capaz”, me cuenta con voz suave y calmada, pero también con cierta tristeza.
En la clínica donde trabaja, Axel empezó a confundir técnicas y conceptos de fisioterapia que dominaba. Ahora requiere un esfuerzo adicional: ”Tengo que leer varias veces para recordar para qué servían algunas técnicas. Por ejemplo, según yo, una [técnica] era para el menisco, pero no, resulta que era para ligamentos”, me cuenta un poco frustrado.
A esto, junto con otros síntomas, lo llamaron en el argot de la pandemia brain fog o niebla mental. Por lo general, desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más. No es un concepto nuevo, pueden aparecer cuadros parecidos por quimioterapia, esclerosis múltiple o estrés extremo. Ahora sabemos que también puede ser un sello distintivo del covid persistente.
Sin embargo, no es un diagnóstico médico oficial; es un término coloquial para describir una serie de dificultades cognitivas que incluyen pensar con lentitud, olvidar cosas, tener problemas para concentrarse y procesar información. Cada persona lo vive de manera distinta. Jade, por ejemplo, lucha constantemente con el problema de la desorientación y tiene miedo de perderse: ”Voy a lugares que he frecuentado toda mi vida y me confundo con los lugares. La verdad, me asusto mucho porque antes de tener covid, no me había pasado nunca”.
Ari tiene otro problema: ”En el trabajo también lo han notado; me pasa mucho, pongo palabras repetidas sin darme cuenta, y cuando mis documentos están en revisión, me preguntan: ‘¿Qué onda?’. A veces me hacen bromas, me dicen que ‘tartamudeo’ al escribir porque repito palabras, como poner ‘es es’ dos veces seguidas”.
Esto le sucede más al escribir que al hablar, pero las situaciones cotidianas tampoco se quedan fuera: a veces disocia en plena conversación: ”De repente me distraigo, y la gente me dice: ‘¿Qué te pasó?’. También me sucede que no recuerdo lo que acaban de decirme. Me dicen: ‘Vamos a hacer algo el viernes’, y después pregunto: ‘¿Cuándo es?’.
Durante la pandemia, la salud mental cobró gran importancia, especialmente en el contexto del covid persistente, y la falta de interacción social afectó a muchas personas. En la encuesta realizada para Gatopardo, solo 16 % de los participantes señaló que la pandemia no había afectado su bienestar emocional. Esto significa que el 84 % restante reconoció un impacto, ya fuera leve, moderado o severo. No es un dato menor. Existe evidencia que sugiere que haber tenido covid-19 grave puede desencadenar una respuesta inmune exagerada, con altos niveles de inflamación causados por una "tormenta de citocinas" (moléculas que coordinan las respuestas en este sistema). Esto, a su vez, puede aumentar el riesgo de desarrollar depresión.
Axel, por ejemplo, a pesar de ser joven y llevar una vida saludable, estuvo a punto de ser hospitalizado por covid-19. Incluso consideraron intubarlo, un proceso que implica sedar al paciente y administrar relajantes musculares para que una máquina se encargue de su respiración. Ahora enfrenta dificultades para manejar intensos episodios emocionales, un vaivén que ni él ni sus cercanos logran comprender del todo.
“Lo más difícil fue la depresión y la ansiedad. Empecé a investigar más sobre estos temas y descubrí que podía estar relacionado con el covid. Después de haberme contagiado, las emociones se intensificaron mucho”, comenta al tiempo que sonríe y acomoda sus rizos.
Antes, Axel, como todos, experimentaba ansiedad o tristeza de manera ocasional. Sin embargo, después de tener covid-19, estos episodios ya no eran momentáneos. Podía pasar días deprimido o ansioso sin una razón aparente.
Jade vivió algo similar: “Durante el tiempo que estuve enferma, me deprimí mucho y dejé de salir con amigos. Incluso perdí amistades porque me aislé. Me costaba aceptar que esta era mi nueva realidad”, confiesa.
Como en una novela detectivesca, los investigadores y médicos recolectan pistas —síntomas, casos raros, cifras— que les ayudan a detectar patrones y encontrar las causas. El covid persistente ha representado un gran desafío por lo amplio de su alcance. Sin embargo, poco a poco se aclaran los mecanismos detrás de su niebla mental. Al igual que con el resto del cuerpo, el cerebro se enfrenta a la inflamación, ya sea por la activación de las células de defensa en el cerebro (microglía) o por reacciones autoinmunes. Hay una ruta propuesta: el SARS-CoV-2 puede llegar al cerebro a través de nuestra nariz o el torrente sanguíneo, lo que provocaría esta neuroinflamación.
También se ha señalado como posible origen la falta de oxígeno (condición que ayuda a que el virus pueda perpetuarse en el cerebro) y los problemas de coagulación producto de la infección.
Panorama mexicano ante el covid persistente: lento, desinformado y reticente
Que podamos comprender la prevalencia y el impacto del long covid —y sus síntomas más recurrentes, como la niebla mental— sería clave para gestionar sus efectos a largo plazo y planificar los recursos de salud en nuestro país. De acuerdo con distintos estudios, la prevalencia global estimada de covid persistente ronda el 43 %. Si buscamos por continente, las cifras varían: 51 % en Asia, 44 % en Europa y 31 % en América del Norte.
“Existen comunidades muy específicas de pacientes que saben que padecen de covid persistente, pero están desatendidas por el sistema de salud mexicano”, me comenta el doctor Del Carpio.
El investigador detalla que el long covid es una entidad que todavía no se ha reconocido ni investigado lo suficiente en México.
“Considero que hay muchísimas personas afectadas que no se han dado cuenta de su condición”, me dice. De hecho, el covid persistente como concepto es algo con lo que no todas las personas tienen familiaridad. De acuerdo con la encuesta realizada por Gatopardo, 65.8 % negó haber oído hablar alguna vez de este síndrome y un 3.7 % no estaba seguro.
¿Qué hace la medicina y sus instituciones para tratar el covid persistente en México? La respuesta corta es que no mucho. El doctor Del Carpio me explicó que aún no contamos con un diagnóstico preciso. Pensemos que a un 88.3 % de los pacientes encuestados para Gatopardo su médico no les había dicho que tenían covid persistente, un 6.6 % no estaba seguro y solo al 5.1 % les habían confirmado el diagnóstico.
“A mí me dijeron que podía tener varias cosas. Ovario poliquístico, temas con insulina, prediabetes. Me decían ‘puede ser esto’, ‘puede ser aquello’”, me cuenta Ari, sobre los otros síntomas de covid persistente que tuvo además de la niebla mental.
El doctor Del Carpio me comenta que hay síntomas que pueden parecer más físicos, como el dolor y el malestar posesfuerzo y aunque no siempre es fácil ver la conexión, también tienen que ver con el sistema nervioso —en este caso, el autónomo—, que controla funciones automáticas como la respiración y la digestión. Cuando esto falla, hablamos de una disautonomía y pueden registrarse mareos, taquicardia, alteraciones en la presión arterial, hasta problemas intestinales.
A causa del covid-19 persistente Jade tiene disautonomía, pero llegar a ese diagnóstico fue complicado: “Pensaron que tenía hipotiroidismo, me dijeron que era un tema cardiaco, síndrome de fatiga adrenal. Hubo muchos diagnósticos errados antes de llegar a ese”.

¿Cómo saber si tengo long covid?
El camino hacia un covid persistente tratable ha sido sinuoso y difícil, especialmente porque no existe una prueba para diagnosticarlo. No hay un test específico que confirme que alguien lo padece, y lo mismo ocurre con la niebla mental. No obstante, en esta última se ha avanzado con evaluaciones —que van desde exámenes neurológicos y pruebas cognitivas— que suelen usarse para detectar condiciones como la demencia, pues se analizan aspectos como el lenguaje, la memoria y la percepción.
Si hablamos de tratamientos, el doctor Del Carpio me cuenta que se han probado varios: Temelimab, Paxlovid y Baricitinib. Algunos no funcionaron, otros están en fase de ensayos clínicos, y otros que fueron útiles en la fase aguda del covid-19 no resultaron efectivos para su versión persistente.
La ciencia avanza más “lento” que la necesidad de los pacientes. Muchas de estas personas, en un deseo de volver a su versión previa al covid-19, buscan adelantarse. Han comenzado a automedicarse con antiinflamatorios, derivados de la cortisona, antidepresivos y ansiolíticos, sin control médico. Pero eso es contraproducente.
”He visto casos donde los pacientes toman anticoagulantes solo porque leyeron alguna publicación en redes sociales, como Facebook. Esto es un gran error, ya que puede tener graves efectos secundarios y ponen en riesgo su vida”, me comenta el doctor Del Carpio.
No es un fenómeno aislado. Paralelamente, junto con movimientos antivacunas y anticientíficos, ha surgido una ola de negación sobre el covid persistente: dudas sobre su gravedad, o confusión entre sus efectos y los posibles eventos adversos de las vacunas. Aunque la vacunación disminuye el riesgo, no elimina completamente la posibilidad de desarrollarlo. Y eso es un caldo de cultivo para la desinformación.
“Desafortunadamente, mucha gente, incluidas personas de grupos antivacunas, culpa a las vacunas como la causa del covid persistente. Sin embargo, las vacunas previenen el covid persistente al evitar cuadros graves de covid agudo”, aclara el doctor Del Carpio.
En un estudio publicado en la Gaceta Médica de México, él y un equipo de especialistas buscaron alguna relación de riesgo entre la vacunación y el covid persistente. Querían desmentir toda esa oleada de fake news.
“Siempre incluimos si los pacientes estaban vacunados o no, ya que en el análisis estadístico pudiera haber alguna asociación pero no encontramos ninguna”, me dice el doctor. Las vacunas contra covid-19 son seguras y, como cualquier medicamento, pueden tener efectos secundarios.
El doctor Del Carpio cree que la solución terapéutica no solo será farmacológica. A enfermedades complejas, curas multidisciplinarias. Los pacientes crónicos muy probablemente necesitarán la atención de distintos especialistas: médicos internistas, neurólogos, cardiólogos, fisioterapeutas, psicólogos y psiquiatras.
Todo esto, así como un enfoque de abordaje del diagnóstico fue plasmado en una carta al editor de la Revista del Instituto Mexicano del Seguro Social (IMSS) que envió el doctor Del Carpio, pues le interesa que el sector salud público se involucre de manera activa en el tratamiento del covid persistente. La carta fue publicada, pero no obtuvo respuesta institucional.
Cada día que pasa, cuenta y pesa. El doctor Del Carpio me platica que aquellos pacientes de 2020, cuando el covid-19 recién llegó a México y no había vacunas disponibles, como fue el caso de Jade, Ari y Axel, van a tender a ser crónico-degenerativos debido a la demora en su diagnóstico y tratamiento.
Cuando existe un vacío y una incertidumbre de esa magnitud y los tratamientos parecen meramente experimentales, muchas personas han buscado sus propias formas de lidiar con esa niebla mental que alteró sus vidas. Han optado por adaptarse a los “regalitos” que el covid-19 dejó, como le llaman Ari y su familia a las secuelas y al propio covid persistente.
Axel se condiciona a forzar la mente: “Ahora voy a leer más” dice, además de estudiar nuevos idiomas. Obligo a mi mente a trabajar, a funcionar para que todas esas lagunas se vayan, para que mis sinapsis conecten otra vez”, me comenta confiado.
Ari me cuenta que, desde que experimentó el covid-19 y la niebla mental, ha recurrido a estrategias como tener una bitácora, usar posits, y siempre lleva una agenda. Incluso, ha creado un glosario con términos que escucha en su día a día para ayudarse a recordar.
Jade ha aprendido a tomar descansos entre tareas para evitar sentirse abrumada, especialmente en aquellas que requieren toda su concentración, como las matemáticas. Para lidiar con los problemas de memoria, siempre lleva una libreta, y si la olvida, usa su celular para anotar. Hace todo lo posible para no dejar margen al olvido. Pero también apuesta por las redes de apoyo. Habla con sus cercanos sobre cómo se siente: “Afortunadamente, tengo gente maravillosa a mi alrededor. Me han apoyado y abrazado en esta situación. Me dicen: ‘Si te sientes mal [físicamente], nos esperamos, nos sentamos, no fuerces tu cuerpo’”.
Además, su entorno ha logrado comprender que sus síntomas no son inventados.
“No es algo por lo que hubiera querido pasar, ni son secuelas con las que hubiera elegido cargar”, concluye.
Las estrategias de Axel, Ari y Jade son valiosas. Desde la investigación se recomienda desarrollar autodefensa cognitiva. Un ejemplo es lo que hace Jade con sus seres queridos: informar sobre su confusión mental. Esta honestidad también se puede aplicar en el trabajo o la escuela. Otra técnica es la “metacognición”, evaluar nuestras propias habilidades cognitivas: si sospechas que tienes covid persistente y niebla mental, puedes registrar cómo te sientes a lo largo del día, con una escala —por ejemplo— del 1 al 5. Esto no solo te ayudará a comprender mejor tu situación, sino también a dar información útil a los especialistas.
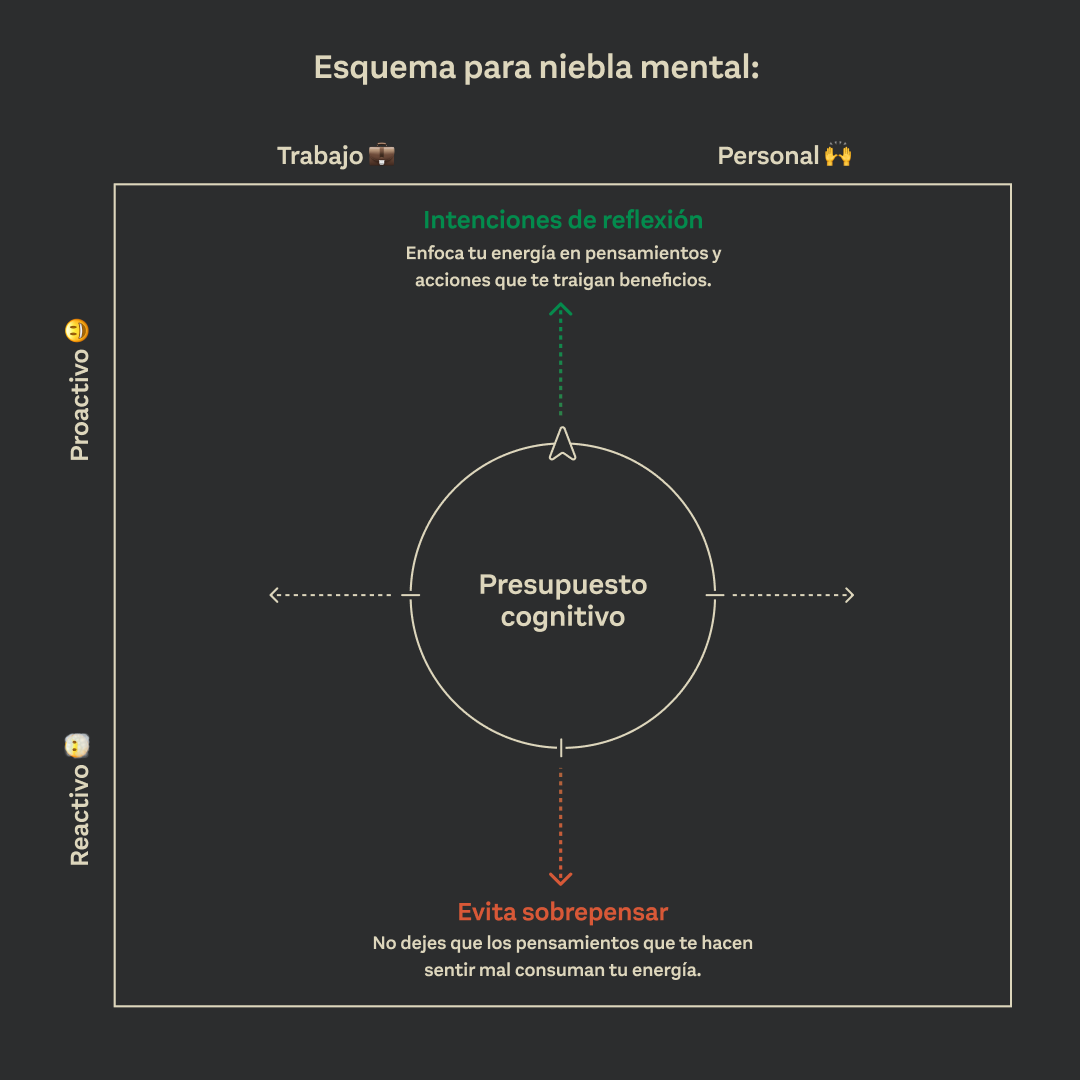
Además, puedes crear un “presupuesto mental”, ver cuánta energía mental tienes en un día y distribuirla de manera que te permita cumplir con tus tareas sin agotarte. Incluir descansos en este plan es clave.
Si bien aún falta mucho para que el covid persistente, ya no digamos su niebla mental, reciba la atención que merece, los especialistas coinciden en que hay formas de evitar que nos consuma por completo. Para la memoria, se recomiendan técnicas sencillas como la visualización, ensayos auditivos y la escucha activa. Y cuando nuestra concentración falle, para recuperarnos valdrá la pena tomar descansos breves en un ambiente tranquilo y sin distracciones.
Para quienes, como Ari, luchan por encontrar las palabras correctas, puede ser de ayuda describir la palabra que se busca usando su entorno semántico, cualidades o ubicación. Si no se recuerda la palabra “lápiz”, puede hablarse —en general— de materiales de oficina, su color amarillo o su lugar en el escritorio.
Todas estas estrategias no son soluciones definitivas y no reemplazan el tratamiento que deben ofrecer las instituciones de salud, pero pueden dar pistas que faciliten el diagnóstico.
Es claro que la falta de herramientas para enfrentar este síndrome ha complicado aún más la situación. Además, se desconoce el impacto que estos cambios tendrán en la epidemiología de enfermedades como la demencia o el Alzheimer. El covid-19 dejó una huella significativa en los cuerpos y cerebros del mundo, y las consecuencias van más allá de la salud personal: podrían influir en la economía y la sociedad a largo plazo.
El coronavirus no desapareció. Solo mutó, y los deterioros que ocasiona, como la niebla mental, requerirán esfuerzos coordinados de investigadores y distintos actores sociales. Además, cada vez estamos más expuestos a enfermedades y nuevos patógenos promovidos por el desequilibrio ambiental y climático en el que vivimos. Los virus nos han acompañado y habitado desde siempre. Algunos, como el SARS-CoV-2, pueden enfermarnos. La adaptación —y acción– humana— será necesaria para que no sean estos patógenos quienes definan nuestro modo de vida.
{{ linea }}






{{ linea }}
A 5 años de la declaración de la pandemia por covid-19, entre 10 y 20 % de los mexicanos que lo padecieron, aún viven con las secuelas persistentes: confusiones, olvidos y una niebla que opaca sus pensamientos. ¿Qué sabemos y cómo detectar el <i>long covid</i>?
La historia de la humanidad y de todos los organismos ha estado vinculada a los virus durante millones de años. Conocemos al menos 270 que pueden infectarnos y alterar el funcionamiento de nuestros cuerpos. Hay algunos tan antiguos como el origen de la vida misma, y otros recientes que, en muchos casos, son producto de las propias actividades humanas. Es el caso del SARS-CoV-2, un coronavirus (llamado así por cargar consigo una "corona" de proteínas) que provocó la pandemia por covid-19. Son diminutos, microscópicos, pero en ellos habita el poder que paralizó al mundo por más de dos años.
Los virus pueden trastocar nuestra realidad. A finales de febrero de 2020, cuando las alertas comenzaron a sonar en todo el mundo, el paisaje pandémico era tos, cubrebocas, cuarentena, reposo y estornudos. Lo peor: múltiples muertes. Luego llegaron las vacunas y surgieron complicaciones más allá de la recuperación por covid-19. Si los síntomas de la enfermedad persistían por más de dos semanas eran considerados como efectos a largo plazo, secuelas. Si los pacientes pasaban al menos tres meses con síntomas, a estos casos se les empezó a llamar covid persistente o long covid. Y puede durar años.
Especialistas en México mencionan que, de hecho, los pacientes de 2020 son de los más afectados por este mal persistente y llevan ya cuatro años sin alivio. En muchos casos, sin saber que lo padecen. Las investigaciones señalan varias causas: el virus o sus restos podrían alojarse en ciertos tejidos; hay un sistema inmune descontrolado; puede ser un caso de autoinmunidad, o hay inflamación en los vasos sanguíneos o en el cerebro. Incluso una de las causas que lo originan puede ser un desequilibrio en nuestro microbioma, ese universo de microorganismos que habitan nuestros cuerpos. Un estudio respaldado por el National Institute of Allergy and Infectious Diseases, el National Heart, Lung,and Blood Institute y el National Cancer Institute destaca esta idea, pues el virus puede alojarse en nuestro intestino; por ejemplo, mucho tiempo después de la infección.
Pese a la claridad que brindan estos artículos, el covid persistente sigue bajo investigación. Lo que sí sabemos es que no discrimina. Puede afectar a jóvenes sanos incluso después de infecciones leves, pero el riesgo es mayor para personas hospitalizadas, adultos mayores, mujeres, personas con desventajas socioeconómicas, fumadores, y personas con obesidad o enfermedades autoinmunes.
La lista de síntomas del long covid ha aumentado desde que se acuñó el término: hay personas que no recuperaron por completo el gusto o que solo volvieron a percibir olores parcialmente; otras sienten dolor articular y de cabeza, y mucha fatiga. Un artículo escrito por investigadores de la School of Health Sciences de la City University of London mencionaba ya en 2021 que este síndrome puede abarcar más de 60 síntomas físicos y psicológicos.
Cuatro años después del descubrimiento del SARS-CoV-2 en Wuhan, China, ya tenemos clara evidencia de que sus secuelas pueden afectar nuestros órganos de muchas maneras. Se habla de hasta 200 síntomas que integran este síndrome de covid persistente que afecta a 10 órganos. Pongamos de ejemplo al cerebro. El doctor Luis del Carpio Orantes, especialista en medicina interna y virología clínica, y miembro de la Sociedad Mundial de Virología y de la Red Española de Investigación en Covid Persistente (REiCOP), me explicó que de acuerdo con estudios que realizó junto a otros colegas, los síntomas neuropsiquiátricos son los más prevalentes en casos de covid persistente para nuestro país.
En México, la información disponible sobre este síndrome y las complicaciones que acarrea es escasa. Pero, según estimaciones del doctor Del Carpio, entre 10 y 20% de los pacientes que han padecido covid-19 agudo en México han desarrollado su versión persistente. Los datos disponibles de la Dirección General de Epidemiología, cuya última actualización fue en junio de 2023, muestran que 6 885 378 personas se recuperaron de covid-19. Si seguimos las cifras que da el doctor, 10 % corresponde a 688 538 personas, y el 20 % son 1 377 076. Eso es llenar ocho y 16 veces el Estadio Azteca de personas con covid persistente. Si consideramos que continúan los contagios y que no todos los casos se contabilizan, la cantidad podría ser mayor. Esa falta de datos es otra pandemia en sí misma.
También te puede interesar: "¿Qué haremos con los huérfanos del covid?"
Con la intención de entender mejor el long covid en México y otros países de Latinoamérica, se realizó una encuesta para Gatopardo en la que participaron 1 504 personas. De ellas, 1 333 (88.6 %) eran mujeres y 168 (11.2 %), hombres. La mayoría (985) tenía entre 18 y 33 años; 475 personas estaban en el rango de entre 34 y 49 años, 37 entre los de 50 a 65 años, y solo 5 eran menores de 18.
En la encuesta se les preguntó cuántas veces habían tenido covid-19, si se habían hecho una prueba, si habían sido hospitalizados, si sus síntomas duraron más de tres meses, y la frecuencia de estos. Además, se descartó que los síntomas cognitivos —reportados por 85.8 % de las personas encuestadas— no se debieran a otros factores o trastornos como TDAH (trastorno por déficit de atención con hiperactividad), depresión, ansiedad, aislamiento social, entre otros.
Las personas encuestadas reportaron síntomas en distintas partes del cuerpo como palpitaciones (23 %), mareos al ponerse de pie (23.1 %), dificultad para respirar (16.6 %), pérdida de cabello (32.6 %), erupciones cutáneas (6 %) y, en el caso de las mujeres, cambios en su ciclo menstrual (23.9 %). Un cóctel complejo y diverso.
El long covid y las nuevas caras de una pandemia
En medio de toda esta avalancha de síntomas, hubo un grupo particular que ha llamado la atención de distintos investigadores: las personas que comenzaron a tener problemas con el lenguaje, comprensión y memoria.
En la encuesta realizada para Gatopardo, 85.8 % de las personas en México y otros países latinoamericanos como Colombia, Ecuador y Guatemala, mencionaron tener problemas para recordar, concentrarse o tomar decisiones, algo que no experimentaban antes del covid-19. Esta tendencia se registró principalmente en adultos jóvenes de entre 18 y 33 años. Actividades como aprender y recordar se volvieron difíciles. Muchas personas se sintieron cognitivamente desprovistas en un mundo acelerado que no espera.
Arisbe, investigadora en biología celular, fue una de ellas. Ella y su familia enfermaron antes de la llegada de las vacunas a México. Desafortunadamente, no estaba preparada para lo que vendría tras su recuperación.
“Me empecé a dar cuenta de que me costaba encontrar las palabras [adecuadas]. Era como si de repente se me eliminaran palabras al azar del vocabulario y no recordaba cómo se decía ‘mesa’ o ‘vaso’. Intentaba hablar y decía: ‘Esto está en la... la mesa’”, me cuenta.
Lo que de inicio parecía un lapsus comenzó a preocuparle. No era habitual para ella, una persona acostumbrada a la precisión en su trabajo: durante su doctorado, Ari, como la llaman sus cercanos, realizó una estancia de investigación en Dinamarca y actualmente, a sus 30 años, estudia la comunicación entre células humanas para desarrollar nuevos tratamientos contra enfermedades como diabetes y cáncer. Pero hoy nota un gran contraste con la versión de sí misma previa a la pandemia: tiene dificultades para concentrarse y memorizar. También dice, mientras mueve repetidamente las manos cerca de su cabeza, que ha perdido mechones de su negro cabello desde que tuvo covid-19.
A casi 900 kilómetros de Durango, donde vive Ari, está Jade, una persona creativa, apasionada por la danza, música y artes plásticas que vive en la Ciudad de México. Enfermó de covid-19 al inicio de la pandemia, cuando aún había poca información. Se ríe al recordar que en ese momento los médicos solo recetaban Tempra, un analgésico, y no había vacunas.
Como Jade no fue hospitalizada, su jefe no le permitió descansar. En medio de la pandemia, tuvo que digitalizar archivos en su trabajo, como parte de la obligada —y accidentada— transición de lo presencial a lo remoto. Trabajó con documentos de hasta 20 años de antigüedad, mientras sorteaba las secuelas del virus.
“Desde que tuve covid, duré casi dos meses con migrañas y perdí algo de visión en mi ojo izquierdo. Tampoco podía hacer esfuerzo físico”, me cuenta.
Jade tiene ojos azul grisáceos. Le costó aceptar que el virus causó estragos en ellos y ya no cumplen su función como antes.
Más adelante llegarían los problemas cognitivos: “Le digo a la gente que me siento ‘rara’ de la cabeza, así lo explico. Es como si no pudiera enfocar (mi mente) ni procesar ciertas cosas. Y eso, hasta el día de hoy, lo siento. Tenía una excelente memoria, pero ya no es así”.
Como Jade y Ari, muchas personas experimentaron molestias y daños cognitivos, las suficientes para que la comunidad médica prestara atención.
“Tengo una tía que es maestra, y ella me dijo: ‘¿Sabes qué? Me pasa que escribo las cosas cambiadas’. Entonces ahí dije: ‘No es algo (solamente) mío’. Y mi mamá, hasta la fecha, ve los números cambiados. Si algo cuesta 1 500 [pesos], ella lo escribe como 5 100”, me cuenta Ari.

Poca memoria, mucha inflamación y un virus que no se quiere ir
Reconocer que el covid persistente puede alterar nuestra mente no fue un proceso sencillo ni directo. Al principio muchas personas atribuyeron sus problemas a causas como el aislamiento social que supuso la pandemia, la sobreexposición a pantallas o incluso el TDAH. Y no estuvieron del todo equivocados, nuestra mente es compleja y multifactorial. De hecho, muchos especialistas, antes de relacionar estos síntomas al covid persistente, evaluaron si las secuelas mentales podrían estar relacionadas con complicaciones neurológicas agudas del virus, como accidentes cerebrovasculares, encefalitis o el síndrome de Guillain-Barré; incluso si se trataba de efectos secundarios de la hospitalización, como delirios. Todo fue considerado. Pero cuando son trastornos cognitivos o mentales, de dolor de cabeza o problemas de olfato y gusto, es posible que estos síntomas se deban a una fisiopatología diferente a la fase aguda del covid-19. En otras palabras, podrían relacionarse con covid persistente.
Axel es un fisioterapeuta guanajuatense. Tiene 23 años, cabello rizado y ojos que se entrecierran cuando se concentra al hablar. Platica que, tras haber tenido covid-19 y una complicada recuperación, notó un declive en su desempeño profesional. Sospecha —al igual que Jade y Ari— que tiene covid persistente. “Después de tres o cuatro meses (mi familia y yo) notamos varias secuelas que nunca las había relacionado con haber tenido covid”, comenta.
Axel, como parte de su trabajo, necesita hablar mucho con sus pacientes. Durante las consultas siempre conversa para hacer la sesión más amena, pero ahora le cuesta encontrar las palabras o hilar las frases para completar una idea. También tiene problemas para recordar cosas que acaba de ver y relata un ejemplo: en su lugar de trabajo los fisioterapeutas tienen una agenda para registrar los nombres de pacientes que llegan, y esta actividad tan cotidiana se ha convertido en un desafío: ”Me pasa seguido que leo el nombre del paciente, doy dos pasos y ya se me olvidó cómo se llamaba, tengo que regresar para verlo de nuevo”, cuenta entre risas con un dejo de resignación.
La historia se repite. Ari admite que en su vida diaria siempre fue algo distraída, a veces olvidaba las llaves, por ejemplo. Pero en el trabajo, su retentiva era excelente, recordaba prácticamente todo.
También te puede interesar: "El mercado laboral después del covid"
”Ahora me toma el triple de tiempo escribir algo. Siento que algo se descompuso”, dice nerviosa.
Jade cree que estas implicaciones cognitivas no solo han tenido impacto laboral. Hay también un impacto emocional: ”Sientes que tu cuerpo ya no te va a dar lo que te daba antes. Que tú como persona no puedes lograr las cosas de las que te creías capaz”, me cuenta con voz suave y calmada, pero también con cierta tristeza.
En la clínica donde trabaja, Axel empezó a confundir técnicas y conceptos de fisioterapia que dominaba. Ahora requiere un esfuerzo adicional: ”Tengo que leer varias veces para recordar para qué servían algunas técnicas. Por ejemplo, según yo, una [técnica] era para el menisco, pero no, resulta que era para ligamentos”, me cuenta un poco frustrado.
A esto, junto con otros síntomas, lo llamaron en el argot de la pandemia brain fog o niebla mental. Por lo general, desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más. No es un concepto nuevo, pueden aparecer cuadros parecidos por quimioterapia, esclerosis múltiple o estrés extremo. Ahora sabemos que también puede ser un sello distintivo del covid persistente.
Sin embargo, no es un diagnóstico médico oficial; es un término coloquial para describir una serie de dificultades cognitivas que incluyen pensar con lentitud, olvidar cosas, tener problemas para concentrarse y procesar información. Cada persona lo vive de manera distinta. Jade, por ejemplo, lucha constantemente con el problema de la desorientación y tiene miedo de perderse: ”Voy a lugares que he frecuentado toda mi vida y me confundo con los lugares. La verdad, me asusto mucho porque antes de tener covid, no me había pasado nunca”.
Ari tiene otro problema: ”En el trabajo también lo han notado; me pasa mucho, pongo palabras repetidas sin darme cuenta, y cuando mis documentos están en revisión, me preguntan: ‘¿Qué onda?’. A veces me hacen bromas, me dicen que ‘tartamudeo’ al escribir porque repito palabras, como poner ‘es es’ dos veces seguidas”.
Esto le sucede más al escribir que al hablar, pero las situaciones cotidianas tampoco se quedan fuera: a veces disocia en plena conversación: ”De repente me distraigo, y la gente me dice: ‘¿Qué te pasó?’. También me sucede que no recuerdo lo que acaban de decirme. Me dicen: ‘Vamos a hacer algo el viernes’, y después pregunto: ‘¿Cuándo es?’.
Durante la pandemia, la salud mental cobró gran importancia, especialmente en el contexto del covid persistente, y la falta de interacción social afectó a muchas personas. En la encuesta realizada para Gatopardo, solo 16 % de los participantes señaló que la pandemia no había afectado su bienestar emocional. Esto significa que el 84 % restante reconoció un impacto, ya fuera leve, moderado o severo. No es un dato menor. Existe evidencia que sugiere que haber tenido covid-19 grave puede desencadenar una respuesta inmune exagerada, con altos niveles de inflamación causados por una "tormenta de citocinas" (moléculas que coordinan las respuestas en este sistema). Esto, a su vez, puede aumentar el riesgo de desarrollar depresión.
Axel, por ejemplo, a pesar de ser joven y llevar una vida saludable, estuvo a punto de ser hospitalizado por covid-19. Incluso consideraron intubarlo, un proceso que implica sedar al paciente y administrar relajantes musculares para que una máquina se encargue de su respiración. Ahora enfrenta dificultades para manejar intensos episodios emocionales, un vaivén que ni él ni sus cercanos logran comprender del todo.
“Lo más difícil fue la depresión y la ansiedad. Empecé a investigar más sobre estos temas y descubrí que podía estar relacionado con el covid. Después de haberme contagiado, las emociones se intensificaron mucho”, comenta al tiempo que sonríe y acomoda sus rizos.
Antes, Axel, como todos, experimentaba ansiedad o tristeza de manera ocasional. Sin embargo, después de tener covid-19, estos episodios ya no eran momentáneos. Podía pasar días deprimido o ansioso sin una razón aparente.
Jade vivió algo similar: “Durante el tiempo que estuve enferma, me deprimí mucho y dejé de salir con amigos. Incluso perdí amistades porque me aislé. Me costaba aceptar que esta era mi nueva realidad”, confiesa.
Como en una novela detectivesca, los investigadores y médicos recolectan pistas —síntomas, casos raros, cifras— que les ayudan a detectar patrones y encontrar las causas. El covid persistente ha representado un gran desafío por lo amplio de su alcance. Sin embargo, poco a poco se aclaran los mecanismos detrás de su niebla mental. Al igual que con el resto del cuerpo, el cerebro se enfrenta a la inflamación, ya sea por la activación de las células de defensa en el cerebro (microglía) o por reacciones autoinmunes. Hay una ruta propuesta: el SARS-CoV-2 puede llegar al cerebro a través de nuestra nariz o el torrente sanguíneo, lo que provocaría esta neuroinflamación.
También se ha señalado como posible origen la falta de oxígeno (condición que ayuda a que el virus pueda perpetuarse en el cerebro) y los problemas de coagulación producto de la infección.
Panorama mexicano ante el covid persistente: lento, desinformado y reticente
Que podamos comprender la prevalencia y el impacto del long covid —y sus síntomas más recurrentes, como la niebla mental— sería clave para gestionar sus efectos a largo plazo y planificar los recursos de salud en nuestro país. De acuerdo con distintos estudios, la prevalencia global estimada de covid persistente ronda el 43 %. Si buscamos por continente, las cifras varían: 51 % en Asia, 44 % en Europa y 31 % en América del Norte.
“Existen comunidades muy específicas de pacientes que saben que padecen de covid persistente, pero están desatendidas por el sistema de salud mexicano”, me comenta el doctor Del Carpio.
El investigador detalla que el long covid es una entidad que todavía no se ha reconocido ni investigado lo suficiente en México.
“Considero que hay muchísimas personas afectadas que no se han dado cuenta de su condición”, me dice. De hecho, el covid persistente como concepto es algo con lo que no todas las personas tienen familiaridad. De acuerdo con la encuesta realizada por Gatopardo, 65.8 % negó haber oído hablar alguna vez de este síndrome y un 3.7 % no estaba seguro.
¿Qué hace la medicina y sus instituciones para tratar el covid persistente en México? La respuesta corta es que no mucho. El doctor Del Carpio me explicó que aún no contamos con un diagnóstico preciso. Pensemos que a un 88.3 % de los pacientes encuestados para Gatopardo su médico no les había dicho que tenían covid persistente, un 6.6 % no estaba seguro y solo al 5.1 % les habían confirmado el diagnóstico.
“A mí me dijeron que podía tener varias cosas. Ovario poliquístico, temas con insulina, prediabetes. Me decían ‘puede ser esto’, ‘puede ser aquello’”, me cuenta Ari, sobre los otros síntomas de covid persistente que tuvo además de la niebla mental.
El doctor Del Carpio me comenta que hay síntomas que pueden parecer más físicos, como el dolor y el malestar posesfuerzo y aunque no siempre es fácil ver la conexión, también tienen que ver con el sistema nervioso —en este caso, el autónomo—, que controla funciones automáticas como la respiración y la digestión. Cuando esto falla, hablamos de una disautonomía y pueden registrarse mareos, taquicardia, alteraciones en la presión arterial, hasta problemas intestinales.
A causa del covid-19 persistente Jade tiene disautonomía, pero llegar a ese diagnóstico fue complicado: “Pensaron que tenía hipotiroidismo, me dijeron que era un tema cardiaco, síndrome de fatiga adrenal. Hubo muchos diagnósticos errados antes de llegar a ese”.

¿Cómo saber si tengo long covid?
El camino hacia un covid persistente tratable ha sido sinuoso y difícil, especialmente porque no existe una prueba para diagnosticarlo. No hay un test específico que confirme que alguien lo padece, y lo mismo ocurre con la niebla mental. No obstante, en esta última se ha avanzado con evaluaciones —que van desde exámenes neurológicos y pruebas cognitivas— que suelen usarse para detectar condiciones como la demencia, pues se analizan aspectos como el lenguaje, la memoria y la percepción.
Si hablamos de tratamientos, el doctor Del Carpio me cuenta que se han probado varios: Temelimab, Paxlovid y Baricitinib. Algunos no funcionaron, otros están en fase de ensayos clínicos, y otros que fueron útiles en la fase aguda del covid-19 no resultaron efectivos para su versión persistente.
La ciencia avanza más “lento” que la necesidad de los pacientes. Muchas de estas personas, en un deseo de volver a su versión previa al covid-19, buscan adelantarse. Han comenzado a automedicarse con antiinflamatorios, derivados de la cortisona, antidepresivos y ansiolíticos, sin control médico. Pero eso es contraproducente.
”He visto casos donde los pacientes toman anticoagulantes solo porque leyeron alguna publicación en redes sociales, como Facebook. Esto es un gran error, ya que puede tener graves efectos secundarios y ponen en riesgo su vida”, me comenta el doctor Del Carpio.
No es un fenómeno aislado. Paralelamente, junto con movimientos antivacunas y anticientíficos, ha surgido una ola de negación sobre el covid persistente: dudas sobre su gravedad, o confusión entre sus efectos y los posibles eventos adversos de las vacunas. Aunque la vacunación disminuye el riesgo, no elimina completamente la posibilidad de desarrollarlo. Y eso es un caldo de cultivo para la desinformación.
“Desafortunadamente, mucha gente, incluidas personas de grupos antivacunas, culpa a las vacunas como la causa del covid persistente. Sin embargo, las vacunas previenen el covid persistente al evitar cuadros graves de covid agudo”, aclara el doctor Del Carpio.
En un estudio publicado en la Gaceta Médica de México, él y un equipo de especialistas buscaron alguna relación de riesgo entre la vacunación y el covid persistente. Querían desmentir toda esa oleada de fake news.
“Siempre incluimos si los pacientes estaban vacunados o no, ya que en el análisis estadístico pudiera haber alguna asociación pero no encontramos ninguna”, me dice el doctor. Las vacunas contra covid-19 son seguras y, como cualquier medicamento, pueden tener efectos secundarios.
El doctor Del Carpio cree que la solución terapéutica no solo será farmacológica. A enfermedades complejas, curas multidisciplinarias. Los pacientes crónicos muy probablemente necesitarán la atención de distintos especialistas: médicos internistas, neurólogos, cardiólogos, fisioterapeutas, psicólogos y psiquiatras.
Todo esto, así como un enfoque de abordaje del diagnóstico fue plasmado en una carta al editor de la Revista del Instituto Mexicano del Seguro Social (IMSS) que envió el doctor Del Carpio, pues le interesa que el sector salud público se involucre de manera activa en el tratamiento del covid persistente. La carta fue publicada, pero no obtuvo respuesta institucional.
Cada día que pasa, cuenta y pesa. El doctor Del Carpio me platica que aquellos pacientes de 2020, cuando el covid-19 recién llegó a México y no había vacunas disponibles, como fue el caso de Jade, Ari y Axel, van a tender a ser crónico-degenerativos debido a la demora en su diagnóstico y tratamiento.
Cuando existe un vacío y una incertidumbre de esa magnitud y los tratamientos parecen meramente experimentales, muchas personas han buscado sus propias formas de lidiar con esa niebla mental que alteró sus vidas. Han optado por adaptarse a los “regalitos” que el covid-19 dejó, como le llaman Ari y su familia a las secuelas y al propio covid persistente.
Axel se condiciona a forzar la mente: “Ahora voy a leer más” dice, además de estudiar nuevos idiomas. Obligo a mi mente a trabajar, a funcionar para que todas esas lagunas se vayan, para que mis sinapsis conecten otra vez”, me comenta confiado.
Ari me cuenta que, desde que experimentó el covid-19 y la niebla mental, ha recurrido a estrategias como tener una bitácora, usar posits, y siempre lleva una agenda. Incluso, ha creado un glosario con términos que escucha en su día a día para ayudarse a recordar.
Jade ha aprendido a tomar descansos entre tareas para evitar sentirse abrumada, especialmente en aquellas que requieren toda su concentración, como las matemáticas. Para lidiar con los problemas de memoria, siempre lleva una libreta, y si la olvida, usa su celular para anotar. Hace todo lo posible para no dejar margen al olvido. Pero también apuesta por las redes de apoyo. Habla con sus cercanos sobre cómo se siente: “Afortunadamente, tengo gente maravillosa a mi alrededor. Me han apoyado y abrazado en esta situación. Me dicen: ‘Si te sientes mal [físicamente], nos esperamos, nos sentamos, no fuerces tu cuerpo’”.
Además, su entorno ha logrado comprender que sus síntomas no son inventados.
“No es algo por lo que hubiera querido pasar, ni son secuelas con las que hubiera elegido cargar”, concluye.
Las estrategias de Axel, Ari y Jade son valiosas. Desde la investigación se recomienda desarrollar autodefensa cognitiva. Un ejemplo es lo que hace Jade con sus seres queridos: informar sobre su confusión mental. Esta honestidad también se puede aplicar en el trabajo o la escuela. Otra técnica es la “metacognición”, evaluar nuestras propias habilidades cognitivas: si sospechas que tienes covid persistente y niebla mental, puedes registrar cómo te sientes a lo largo del día, con una escala —por ejemplo— del 1 al 5. Esto no solo te ayudará a comprender mejor tu situación, sino también a dar información útil a los especialistas.
Además, puedes crear un “presupuesto mental”, ver cuánta energía mental tienes en un día y distribuirla de manera que te permita cumplir con tus tareas sin agotarte. Incluir descansos en este plan es clave.
Si bien aún falta mucho para que el covid persistente, ya no digamos su niebla mental, reciba la atención que merece, los especialistas coinciden en que hay formas de evitar que nos consuma por completo. Para la memoria, se recomiendan técnicas sencillas como la visualización, ensayos auditivos y la escucha activa. Y cuando nuestra concentración falle, para recuperarnos valdrá la pena tomar descansos breves en un ambiente tranquilo y sin distracciones.
Para quienes, como Ari, luchan por encontrar las palabras correctas, puede ser de ayuda describir la palabra que se busca usando su entorno semántico, cualidades o ubicación. Si no se recuerda la palabra “lápiz”, puede hablarse —en general— de materiales de oficina, su color amarillo o su lugar en el escritorio.
Todas estas estrategias no son soluciones definitivas y no reemplazan el tratamiento que deben ofrecer las instituciones de salud, pero pueden dar pistas que faciliten el diagnóstico.
Es claro que la falta de herramientas para enfrentar este síndrome ha complicado aún más la situación. Además, se desconoce el impacto que estos cambios tendrán en la epidemiología de enfermedades como la demencia o el Alzheimer. El covid-19 dejó una huella significativa en los cuerpos y cerebros del mundo, y las consecuencias van más allá de la salud personal: podrían influir en la economía y la sociedad a largo plazo.
El coronavirus no desapareció. Solo mutó, y los deterioros que ocasiona, como la niebla mental, requerirán esfuerzos coordinados de investigadores y distintos actores sociales. Además, cada vez estamos más expuestos a enfermedades y nuevos patógenos promovidos por el desequilibrio ambiental y climático en el que vivimos. Los virus nos han acompañado y habitado desde siempre. Algunos, como el SARS-CoV-2, pueden enfermarnos. La adaptación —y acción– humana— será necesaria para que no sean estos patógenos quienes definan nuestro modo de vida.
{{ linea }}







{{ linea }}

La <i>brain fog</i> o niebla mental desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más.
A 5 años de la declaración de la pandemia por covid-19, entre 10 y 20 % de los mexicanos que lo padecieron, aún viven con las secuelas persistentes: confusiones, olvidos y una niebla que opaca sus pensamientos. ¿Qué sabemos y cómo detectar el <i>long covid</i>?
La historia de la humanidad y de todos los organismos ha estado vinculada a los virus durante millones de años. Conocemos al menos 270 que pueden infectarnos y alterar el funcionamiento de nuestros cuerpos. Hay algunos tan antiguos como el origen de la vida misma, y otros recientes que, en muchos casos, son producto de las propias actividades humanas. Es el caso del SARS-CoV-2, un coronavirus (llamado así por cargar consigo una "corona" de proteínas) que provocó la pandemia por covid-19. Son diminutos, microscópicos, pero en ellos habita el poder que paralizó al mundo por más de dos años.
Los virus pueden trastocar nuestra realidad. A finales de febrero de 2020, cuando las alertas comenzaron a sonar en todo el mundo, el paisaje pandémico era tos, cubrebocas, cuarentena, reposo y estornudos. Lo peor: múltiples muertes. Luego llegaron las vacunas y surgieron complicaciones más allá de la recuperación por covid-19. Si los síntomas de la enfermedad persistían por más de dos semanas eran considerados como efectos a largo plazo, secuelas. Si los pacientes pasaban al menos tres meses con síntomas, a estos casos se les empezó a llamar covid persistente o long covid. Y puede durar años.
Especialistas en México mencionan que, de hecho, los pacientes de 2020 son de los más afectados por este mal persistente y llevan ya cuatro años sin alivio. En muchos casos, sin saber que lo padecen. Las investigaciones señalan varias causas: el virus o sus restos podrían alojarse en ciertos tejidos; hay un sistema inmune descontrolado; puede ser un caso de autoinmunidad, o hay inflamación en los vasos sanguíneos o en el cerebro. Incluso una de las causas que lo originan puede ser un desequilibrio en nuestro microbioma, ese universo de microorganismos que habitan nuestros cuerpos. Un estudio respaldado por el National Institute of Allergy and Infectious Diseases, el National Heart, Lung,and Blood Institute y el National Cancer Institute destaca esta idea, pues el virus puede alojarse en nuestro intestino; por ejemplo, mucho tiempo después de la infección.
Pese a la claridad que brindan estos artículos, el covid persistente sigue bajo investigación. Lo que sí sabemos es que no discrimina. Puede afectar a jóvenes sanos incluso después de infecciones leves, pero el riesgo es mayor para personas hospitalizadas, adultos mayores, mujeres, personas con desventajas socioeconómicas, fumadores, y personas con obesidad o enfermedades autoinmunes.
La lista de síntomas del long covid ha aumentado desde que se acuñó el término: hay personas que no recuperaron por completo el gusto o que solo volvieron a percibir olores parcialmente; otras sienten dolor articular y de cabeza, y mucha fatiga. Un artículo escrito por investigadores de la School of Health Sciences de la City University of London mencionaba ya en 2021 que este síndrome puede abarcar más de 60 síntomas físicos y psicológicos.
Cuatro años después del descubrimiento del SARS-CoV-2 en Wuhan, China, ya tenemos clara evidencia de que sus secuelas pueden afectar nuestros órganos de muchas maneras. Se habla de hasta 200 síntomas que integran este síndrome de covid persistente que afecta a 10 órganos. Pongamos de ejemplo al cerebro. El doctor Luis del Carpio Orantes, especialista en medicina interna y virología clínica, y miembro de la Sociedad Mundial de Virología y de la Red Española de Investigación en Covid Persistente (REiCOP), me explicó que de acuerdo con estudios que realizó junto a otros colegas, los síntomas neuropsiquiátricos son los más prevalentes en casos de covid persistente para nuestro país.
En México, la información disponible sobre este síndrome y las complicaciones que acarrea es escasa. Pero, según estimaciones del doctor Del Carpio, entre 10 y 20% de los pacientes que han padecido covid-19 agudo en México han desarrollado su versión persistente. Los datos disponibles de la Dirección General de Epidemiología, cuya última actualización fue en junio de 2023, muestran que 6 885 378 personas se recuperaron de covid-19. Si seguimos las cifras que da el doctor, 10 % corresponde a 688 538 personas, y el 20 % son 1 377 076. Eso es llenar ocho y 16 veces el Estadio Azteca de personas con covid persistente. Si consideramos que continúan los contagios y que no todos los casos se contabilizan, la cantidad podría ser mayor. Esa falta de datos es otra pandemia en sí misma.
También te puede interesar: "¿Qué haremos con los huérfanos del covid?"
Con la intención de entender mejor el long covid en México y otros países de Latinoamérica, se realizó una encuesta para Gatopardo en la que participaron 1 504 personas. De ellas, 1 333 (88.6 %) eran mujeres y 168 (11.2 %), hombres. La mayoría (985) tenía entre 18 y 33 años; 475 personas estaban en el rango de entre 34 y 49 años, 37 entre los de 50 a 65 años, y solo 5 eran menores de 18.
En la encuesta se les preguntó cuántas veces habían tenido covid-19, si se habían hecho una prueba, si habían sido hospitalizados, si sus síntomas duraron más de tres meses, y la frecuencia de estos. Además, se descartó que los síntomas cognitivos —reportados por 85.8 % de las personas encuestadas— no se debieran a otros factores o trastornos como TDAH (trastorno por déficit de atención con hiperactividad), depresión, ansiedad, aislamiento social, entre otros.
Las personas encuestadas reportaron síntomas en distintas partes del cuerpo como palpitaciones (23 %), mareos al ponerse de pie (23.1 %), dificultad para respirar (16.6 %), pérdida de cabello (32.6 %), erupciones cutáneas (6 %) y, en el caso de las mujeres, cambios en su ciclo menstrual (23.9 %). Un cóctel complejo y diverso.
El long covid y las nuevas caras de una pandemia
En medio de toda esta avalancha de síntomas, hubo un grupo particular que ha llamado la atención de distintos investigadores: las personas que comenzaron a tener problemas con el lenguaje, comprensión y memoria.
En la encuesta realizada para Gatopardo, 85.8 % de las personas en México y otros países latinoamericanos como Colombia, Ecuador y Guatemala, mencionaron tener problemas para recordar, concentrarse o tomar decisiones, algo que no experimentaban antes del covid-19. Esta tendencia se registró principalmente en adultos jóvenes de entre 18 y 33 años. Actividades como aprender y recordar se volvieron difíciles. Muchas personas se sintieron cognitivamente desprovistas en un mundo acelerado que no espera.
Arisbe, investigadora en biología celular, fue una de ellas. Ella y su familia enfermaron antes de la llegada de las vacunas a México. Desafortunadamente, no estaba preparada para lo que vendría tras su recuperación.
“Me empecé a dar cuenta de que me costaba encontrar las palabras [adecuadas]. Era como si de repente se me eliminaran palabras al azar del vocabulario y no recordaba cómo se decía ‘mesa’ o ‘vaso’. Intentaba hablar y decía: ‘Esto está en la... la mesa’”, me cuenta.
Lo que de inicio parecía un lapsus comenzó a preocuparle. No era habitual para ella, una persona acostumbrada a la precisión en su trabajo: durante su doctorado, Ari, como la llaman sus cercanos, realizó una estancia de investigación en Dinamarca y actualmente, a sus 30 años, estudia la comunicación entre células humanas para desarrollar nuevos tratamientos contra enfermedades como diabetes y cáncer. Pero hoy nota un gran contraste con la versión de sí misma previa a la pandemia: tiene dificultades para concentrarse y memorizar. También dice, mientras mueve repetidamente las manos cerca de su cabeza, que ha perdido mechones de su negro cabello desde que tuvo covid-19.
A casi 900 kilómetros de Durango, donde vive Ari, está Jade, una persona creativa, apasionada por la danza, música y artes plásticas que vive en la Ciudad de México. Enfermó de covid-19 al inicio de la pandemia, cuando aún había poca información. Se ríe al recordar que en ese momento los médicos solo recetaban Tempra, un analgésico, y no había vacunas.
Como Jade no fue hospitalizada, su jefe no le permitió descansar. En medio de la pandemia, tuvo que digitalizar archivos en su trabajo, como parte de la obligada —y accidentada— transición de lo presencial a lo remoto. Trabajó con documentos de hasta 20 años de antigüedad, mientras sorteaba las secuelas del virus.
“Desde que tuve covid, duré casi dos meses con migrañas y perdí algo de visión en mi ojo izquierdo. Tampoco podía hacer esfuerzo físico”, me cuenta.
Jade tiene ojos azul grisáceos. Le costó aceptar que el virus causó estragos en ellos y ya no cumplen su función como antes.
Más adelante llegarían los problemas cognitivos: “Le digo a la gente que me siento ‘rara’ de la cabeza, así lo explico. Es como si no pudiera enfocar (mi mente) ni procesar ciertas cosas. Y eso, hasta el día de hoy, lo siento. Tenía una excelente memoria, pero ya no es así”.
Como Jade y Ari, muchas personas experimentaron molestias y daños cognitivos, las suficientes para que la comunidad médica prestara atención.
“Tengo una tía que es maestra, y ella me dijo: ‘¿Sabes qué? Me pasa que escribo las cosas cambiadas’. Entonces ahí dije: ‘No es algo (solamente) mío’. Y mi mamá, hasta la fecha, ve los números cambiados. Si algo cuesta 1 500 [pesos], ella lo escribe como 5 100”, me cuenta Ari.

Poca memoria, mucha inflamación y un virus que no se quiere ir
Reconocer que el covid persistente puede alterar nuestra mente no fue un proceso sencillo ni directo. Al principio muchas personas atribuyeron sus problemas a causas como el aislamiento social que supuso la pandemia, la sobreexposición a pantallas o incluso el TDAH. Y no estuvieron del todo equivocados, nuestra mente es compleja y multifactorial. De hecho, muchos especialistas, antes de relacionar estos síntomas al covid persistente, evaluaron si las secuelas mentales podrían estar relacionadas con complicaciones neurológicas agudas del virus, como accidentes cerebrovasculares, encefalitis o el síndrome de Guillain-Barré; incluso si se trataba de efectos secundarios de la hospitalización, como delirios. Todo fue considerado. Pero cuando son trastornos cognitivos o mentales, de dolor de cabeza o problemas de olfato y gusto, es posible que estos síntomas se deban a una fisiopatología diferente a la fase aguda del covid-19. En otras palabras, podrían relacionarse con covid persistente.
Axel es un fisioterapeuta guanajuatense. Tiene 23 años, cabello rizado y ojos que se entrecierran cuando se concentra al hablar. Platica que, tras haber tenido covid-19 y una complicada recuperación, notó un declive en su desempeño profesional. Sospecha —al igual que Jade y Ari— que tiene covid persistente. “Después de tres o cuatro meses (mi familia y yo) notamos varias secuelas que nunca las había relacionado con haber tenido covid”, comenta.
Axel, como parte de su trabajo, necesita hablar mucho con sus pacientes. Durante las consultas siempre conversa para hacer la sesión más amena, pero ahora le cuesta encontrar las palabras o hilar las frases para completar una idea. También tiene problemas para recordar cosas que acaba de ver y relata un ejemplo: en su lugar de trabajo los fisioterapeutas tienen una agenda para registrar los nombres de pacientes que llegan, y esta actividad tan cotidiana se ha convertido en un desafío: ”Me pasa seguido que leo el nombre del paciente, doy dos pasos y ya se me olvidó cómo se llamaba, tengo que regresar para verlo de nuevo”, cuenta entre risas con un dejo de resignación.
La historia se repite. Ari admite que en su vida diaria siempre fue algo distraída, a veces olvidaba las llaves, por ejemplo. Pero en el trabajo, su retentiva era excelente, recordaba prácticamente todo.
También te puede interesar: "El mercado laboral después del covid"
”Ahora me toma el triple de tiempo escribir algo. Siento que algo se descompuso”, dice nerviosa.
Jade cree que estas implicaciones cognitivas no solo han tenido impacto laboral. Hay también un impacto emocional: ”Sientes que tu cuerpo ya no te va a dar lo que te daba antes. Que tú como persona no puedes lograr las cosas de las que te creías capaz”, me cuenta con voz suave y calmada, pero también con cierta tristeza.
En la clínica donde trabaja, Axel empezó a confundir técnicas y conceptos de fisioterapia que dominaba. Ahora requiere un esfuerzo adicional: ”Tengo que leer varias veces para recordar para qué servían algunas técnicas. Por ejemplo, según yo, una [técnica] era para el menisco, pero no, resulta que era para ligamentos”, me cuenta un poco frustrado.
A esto, junto con otros síntomas, lo llamaron en el argot de la pandemia brain fog o niebla mental. Por lo general, desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más. No es un concepto nuevo, pueden aparecer cuadros parecidos por quimioterapia, esclerosis múltiple o estrés extremo. Ahora sabemos que también puede ser un sello distintivo del covid persistente.
Sin embargo, no es un diagnóstico médico oficial; es un término coloquial para describir una serie de dificultades cognitivas que incluyen pensar con lentitud, olvidar cosas, tener problemas para concentrarse y procesar información. Cada persona lo vive de manera distinta. Jade, por ejemplo, lucha constantemente con el problema de la desorientación y tiene miedo de perderse: ”Voy a lugares que he frecuentado toda mi vida y me confundo con los lugares. La verdad, me asusto mucho porque antes de tener covid, no me había pasado nunca”.
Ari tiene otro problema: ”En el trabajo también lo han notado; me pasa mucho, pongo palabras repetidas sin darme cuenta, y cuando mis documentos están en revisión, me preguntan: ‘¿Qué onda?’. A veces me hacen bromas, me dicen que ‘tartamudeo’ al escribir porque repito palabras, como poner ‘es es’ dos veces seguidas”.
Esto le sucede más al escribir que al hablar, pero las situaciones cotidianas tampoco se quedan fuera: a veces disocia en plena conversación: ”De repente me distraigo, y la gente me dice: ‘¿Qué te pasó?’. También me sucede que no recuerdo lo que acaban de decirme. Me dicen: ‘Vamos a hacer algo el viernes’, y después pregunto: ‘¿Cuándo es?’.
Durante la pandemia, la salud mental cobró gran importancia, especialmente en el contexto del covid persistente, y la falta de interacción social afectó a muchas personas. En la encuesta realizada para Gatopardo, solo 16 % de los participantes señaló que la pandemia no había afectado su bienestar emocional. Esto significa que el 84 % restante reconoció un impacto, ya fuera leve, moderado o severo. No es un dato menor. Existe evidencia que sugiere que haber tenido covid-19 grave puede desencadenar una respuesta inmune exagerada, con altos niveles de inflamación causados por una "tormenta de citocinas" (moléculas que coordinan las respuestas en este sistema). Esto, a su vez, puede aumentar el riesgo de desarrollar depresión.
Axel, por ejemplo, a pesar de ser joven y llevar una vida saludable, estuvo a punto de ser hospitalizado por covid-19. Incluso consideraron intubarlo, un proceso que implica sedar al paciente y administrar relajantes musculares para que una máquina se encargue de su respiración. Ahora enfrenta dificultades para manejar intensos episodios emocionales, un vaivén que ni él ni sus cercanos logran comprender del todo.
“Lo más difícil fue la depresión y la ansiedad. Empecé a investigar más sobre estos temas y descubrí que podía estar relacionado con el covid. Después de haberme contagiado, las emociones se intensificaron mucho”, comenta al tiempo que sonríe y acomoda sus rizos.
Antes, Axel, como todos, experimentaba ansiedad o tristeza de manera ocasional. Sin embargo, después de tener covid-19, estos episodios ya no eran momentáneos. Podía pasar días deprimido o ansioso sin una razón aparente.
Jade vivió algo similar: “Durante el tiempo que estuve enferma, me deprimí mucho y dejé de salir con amigos. Incluso perdí amistades porque me aislé. Me costaba aceptar que esta era mi nueva realidad”, confiesa.
Como en una novela detectivesca, los investigadores y médicos recolectan pistas —síntomas, casos raros, cifras— que les ayudan a detectar patrones y encontrar las causas. El covid persistente ha representado un gran desafío por lo amplio de su alcance. Sin embargo, poco a poco se aclaran los mecanismos detrás de su niebla mental. Al igual que con el resto del cuerpo, el cerebro se enfrenta a la inflamación, ya sea por la activación de las células de defensa en el cerebro (microglía) o por reacciones autoinmunes. Hay una ruta propuesta: el SARS-CoV-2 puede llegar al cerebro a través de nuestra nariz o el torrente sanguíneo, lo que provocaría esta neuroinflamación.
También se ha señalado como posible origen la falta de oxígeno (condición que ayuda a que el virus pueda perpetuarse en el cerebro) y los problemas de coagulación producto de la infección.
Panorama mexicano ante el covid persistente: lento, desinformado y reticente
Que podamos comprender la prevalencia y el impacto del long covid —y sus síntomas más recurrentes, como la niebla mental— sería clave para gestionar sus efectos a largo plazo y planificar los recursos de salud en nuestro país. De acuerdo con distintos estudios, la prevalencia global estimada de covid persistente ronda el 43 %. Si buscamos por continente, las cifras varían: 51 % en Asia, 44 % en Europa y 31 % en América del Norte.
“Existen comunidades muy específicas de pacientes que saben que padecen de covid persistente, pero están desatendidas por el sistema de salud mexicano”, me comenta el doctor Del Carpio.
El investigador detalla que el long covid es una entidad que todavía no se ha reconocido ni investigado lo suficiente en México.
“Considero que hay muchísimas personas afectadas que no se han dado cuenta de su condición”, me dice. De hecho, el covid persistente como concepto es algo con lo que no todas las personas tienen familiaridad. De acuerdo con la encuesta realizada por Gatopardo, 65.8 % negó haber oído hablar alguna vez de este síndrome y un 3.7 % no estaba seguro.
¿Qué hace la medicina y sus instituciones para tratar el covid persistente en México? La respuesta corta es que no mucho. El doctor Del Carpio me explicó que aún no contamos con un diagnóstico preciso. Pensemos que a un 88.3 % de los pacientes encuestados para Gatopardo su médico no les había dicho que tenían covid persistente, un 6.6 % no estaba seguro y solo al 5.1 % les habían confirmado el diagnóstico.
“A mí me dijeron que podía tener varias cosas. Ovario poliquístico, temas con insulina, prediabetes. Me decían ‘puede ser esto’, ‘puede ser aquello’”, me cuenta Ari, sobre los otros síntomas de covid persistente que tuvo además de la niebla mental.
El doctor Del Carpio me comenta que hay síntomas que pueden parecer más físicos, como el dolor y el malestar posesfuerzo y aunque no siempre es fácil ver la conexión, también tienen que ver con el sistema nervioso —en este caso, el autónomo—, que controla funciones automáticas como la respiración y la digestión. Cuando esto falla, hablamos de una disautonomía y pueden registrarse mareos, taquicardia, alteraciones en la presión arterial, hasta problemas intestinales.
A causa del covid-19 persistente Jade tiene disautonomía, pero llegar a ese diagnóstico fue complicado: “Pensaron que tenía hipotiroidismo, me dijeron que era un tema cardiaco, síndrome de fatiga adrenal. Hubo muchos diagnósticos errados antes de llegar a ese”.

¿Cómo saber si tengo long covid?
El camino hacia un covid persistente tratable ha sido sinuoso y difícil, especialmente porque no existe una prueba para diagnosticarlo. No hay un test específico que confirme que alguien lo padece, y lo mismo ocurre con la niebla mental. No obstante, en esta última se ha avanzado con evaluaciones —que van desde exámenes neurológicos y pruebas cognitivas— que suelen usarse para detectar condiciones como la demencia, pues se analizan aspectos como el lenguaje, la memoria y la percepción.
Si hablamos de tratamientos, el doctor Del Carpio me cuenta que se han probado varios: Temelimab, Paxlovid y Baricitinib. Algunos no funcionaron, otros están en fase de ensayos clínicos, y otros que fueron útiles en la fase aguda del covid-19 no resultaron efectivos para su versión persistente.
La ciencia avanza más “lento” que la necesidad de los pacientes. Muchas de estas personas, en un deseo de volver a su versión previa al covid-19, buscan adelantarse. Han comenzado a automedicarse con antiinflamatorios, derivados de la cortisona, antidepresivos y ansiolíticos, sin control médico. Pero eso es contraproducente.
”He visto casos donde los pacientes toman anticoagulantes solo porque leyeron alguna publicación en redes sociales, como Facebook. Esto es un gran error, ya que puede tener graves efectos secundarios y ponen en riesgo su vida”, me comenta el doctor Del Carpio.
No es un fenómeno aislado. Paralelamente, junto con movimientos antivacunas y anticientíficos, ha surgido una ola de negación sobre el covid persistente: dudas sobre su gravedad, o confusión entre sus efectos y los posibles eventos adversos de las vacunas. Aunque la vacunación disminuye el riesgo, no elimina completamente la posibilidad de desarrollarlo. Y eso es un caldo de cultivo para la desinformación.
“Desafortunadamente, mucha gente, incluidas personas de grupos antivacunas, culpa a las vacunas como la causa del covid persistente. Sin embargo, las vacunas previenen el covid persistente al evitar cuadros graves de covid agudo”, aclara el doctor Del Carpio.
En un estudio publicado en la Gaceta Médica de México, él y un equipo de especialistas buscaron alguna relación de riesgo entre la vacunación y el covid persistente. Querían desmentir toda esa oleada de fake news.
“Siempre incluimos si los pacientes estaban vacunados o no, ya que en el análisis estadístico pudiera haber alguna asociación pero no encontramos ninguna”, me dice el doctor. Las vacunas contra covid-19 son seguras y, como cualquier medicamento, pueden tener efectos secundarios.
El doctor Del Carpio cree que la solución terapéutica no solo será farmacológica. A enfermedades complejas, curas multidisciplinarias. Los pacientes crónicos muy probablemente necesitarán la atención de distintos especialistas: médicos internistas, neurólogos, cardiólogos, fisioterapeutas, psicólogos y psiquiatras.
Todo esto, así como un enfoque de abordaje del diagnóstico fue plasmado en una carta al editor de la Revista del Instituto Mexicano del Seguro Social (IMSS) que envió el doctor Del Carpio, pues le interesa que el sector salud público se involucre de manera activa en el tratamiento del covid persistente. La carta fue publicada, pero no obtuvo respuesta institucional.
Cada día que pasa, cuenta y pesa. El doctor Del Carpio me platica que aquellos pacientes de 2020, cuando el covid-19 recién llegó a México y no había vacunas disponibles, como fue el caso de Jade, Ari y Axel, van a tender a ser crónico-degenerativos debido a la demora en su diagnóstico y tratamiento.
Cuando existe un vacío y una incertidumbre de esa magnitud y los tratamientos parecen meramente experimentales, muchas personas han buscado sus propias formas de lidiar con esa niebla mental que alteró sus vidas. Han optado por adaptarse a los “regalitos” que el covid-19 dejó, como le llaman Ari y su familia a las secuelas y al propio covid persistente.
Axel se condiciona a forzar la mente: “Ahora voy a leer más” dice, además de estudiar nuevos idiomas. Obligo a mi mente a trabajar, a funcionar para que todas esas lagunas se vayan, para que mis sinapsis conecten otra vez”, me comenta confiado.
Ari me cuenta que, desde que experimentó el covid-19 y la niebla mental, ha recurrido a estrategias como tener una bitácora, usar posits, y siempre lleva una agenda. Incluso, ha creado un glosario con términos que escucha en su día a día para ayudarse a recordar.
Jade ha aprendido a tomar descansos entre tareas para evitar sentirse abrumada, especialmente en aquellas que requieren toda su concentración, como las matemáticas. Para lidiar con los problemas de memoria, siempre lleva una libreta, y si la olvida, usa su celular para anotar. Hace todo lo posible para no dejar margen al olvido. Pero también apuesta por las redes de apoyo. Habla con sus cercanos sobre cómo se siente: “Afortunadamente, tengo gente maravillosa a mi alrededor. Me han apoyado y abrazado en esta situación. Me dicen: ‘Si te sientes mal [físicamente], nos esperamos, nos sentamos, no fuerces tu cuerpo’”.
Además, su entorno ha logrado comprender que sus síntomas no son inventados.
“No es algo por lo que hubiera querido pasar, ni son secuelas con las que hubiera elegido cargar”, concluye.
Las estrategias de Axel, Ari y Jade son valiosas. Desde la investigación se recomienda desarrollar autodefensa cognitiva. Un ejemplo es lo que hace Jade con sus seres queridos: informar sobre su confusión mental. Esta honestidad también se puede aplicar en el trabajo o la escuela. Otra técnica es la “metacognición”, evaluar nuestras propias habilidades cognitivas: si sospechas que tienes covid persistente y niebla mental, puedes registrar cómo te sientes a lo largo del día, con una escala —por ejemplo— del 1 al 5. Esto no solo te ayudará a comprender mejor tu situación, sino también a dar información útil a los especialistas.
Además, puedes crear un “presupuesto mental”, ver cuánta energía mental tienes en un día y distribuirla de manera que te permita cumplir con tus tareas sin agotarte. Incluir descansos en este plan es clave.
Si bien aún falta mucho para que el covid persistente, ya no digamos su niebla mental, reciba la atención que merece, los especialistas coinciden en que hay formas de evitar que nos consuma por completo. Para la memoria, se recomiendan técnicas sencillas como la visualización, ensayos auditivos y la escucha activa. Y cuando nuestra concentración falle, para recuperarnos valdrá la pena tomar descansos breves en un ambiente tranquilo y sin distracciones.
Para quienes, como Ari, luchan por encontrar las palabras correctas, puede ser de ayuda describir la palabra que se busca usando su entorno semántico, cualidades o ubicación. Si no se recuerda la palabra “lápiz”, puede hablarse —en general— de materiales de oficina, su color amarillo o su lugar en el escritorio.
Todas estas estrategias no son soluciones definitivas y no reemplazan el tratamiento que deben ofrecer las instituciones de salud, pero pueden dar pistas que faciliten el diagnóstico.
Es claro que la falta de herramientas para enfrentar este síndrome ha complicado aún más la situación. Además, se desconoce el impacto que estos cambios tendrán en la epidemiología de enfermedades como la demencia o el Alzheimer. El covid-19 dejó una huella significativa en los cuerpos y cerebros del mundo, y las consecuencias van más allá de la salud personal: podrían influir en la economía y la sociedad a largo plazo.
El coronavirus no desapareció. Solo mutó, y los deterioros que ocasiona, como la niebla mental, requerirán esfuerzos coordinados de investigadores y distintos actores sociales. Además, cada vez estamos más expuestos a enfermedades y nuevos patógenos promovidos por el desequilibrio ambiental y climático en el que vivimos. Los virus nos han acompañado y habitado desde siempre. Algunos, como el SARS-CoV-2, pueden enfermarnos. La adaptación —y acción– humana— será necesaria para que no sean estos patógenos quienes definan nuestro modo de vida.
{{ linea }}







{{ linea }}

A 5 años de la declaración de la pandemia por covid-19, entre 10 y 20 % de los mexicanos que lo padecieron, aún viven con las secuelas persistentes: confusiones, olvidos y una niebla que opaca sus pensamientos. ¿Qué sabemos y cómo detectar el <i>long covid</i>?
La historia de la humanidad y de todos los organismos ha estado vinculada a los virus durante millones de años. Conocemos al menos 270 que pueden infectarnos y alterar el funcionamiento de nuestros cuerpos. Hay algunos tan antiguos como el origen de la vida misma, y otros recientes que, en muchos casos, son producto de las propias actividades humanas. Es el caso del SARS-CoV-2, un coronavirus (llamado así por cargar consigo una "corona" de proteínas) que provocó la pandemia por covid-19. Son diminutos, microscópicos, pero en ellos habita el poder que paralizó al mundo por más de dos años.
Los virus pueden trastocar nuestra realidad. A finales de febrero de 2020, cuando las alertas comenzaron a sonar en todo el mundo, el paisaje pandémico era tos, cubrebocas, cuarentena, reposo y estornudos. Lo peor: múltiples muertes. Luego llegaron las vacunas y surgieron complicaciones más allá de la recuperación por covid-19. Si los síntomas de la enfermedad persistían por más de dos semanas eran considerados como efectos a largo plazo, secuelas. Si los pacientes pasaban al menos tres meses con síntomas, a estos casos se les empezó a llamar covid persistente o long covid. Y puede durar años.
Especialistas en México mencionan que, de hecho, los pacientes de 2020 son de los más afectados por este mal persistente y llevan ya cuatro años sin alivio. En muchos casos, sin saber que lo padecen. Las investigaciones señalan varias causas: el virus o sus restos podrían alojarse en ciertos tejidos; hay un sistema inmune descontrolado; puede ser un caso de autoinmunidad, o hay inflamación en los vasos sanguíneos o en el cerebro. Incluso una de las causas que lo originan puede ser un desequilibrio en nuestro microbioma, ese universo de microorganismos que habitan nuestros cuerpos. Un estudio respaldado por el National Institute of Allergy and Infectious Diseases, el National Heart, Lung,and Blood Institute y el National Cancer Institute destaca esta idea, pues el virus puede alojarse en nuestro intestino; por ejemplo, mucho tiempo después de la infección.
Pese a la claridad que brindan estos artículos, el covid persistente sigue bajo investigación. Lo que sí sabemos es que no discrimina. Puede afectar a jóvenes sanos incluso después de infecciones leves, pero el riesgo es mayor para personas hospitalizadas, adultos mayores, mujeres, personas con desventajas socioeconómicas, fumadores, y personas con obesidad o enfermedades autoinmunes.
La lista de síntomas del long covid ha aumentado desde que se acuñó el término: hay personas que no recuperaron por completo el gusto o que solo volvieron a percibir olores parcialmente; otras sienten dolor articular y de cabeza, y mucha fatiga. Un artículo escrito por investigadores de la School of Health Sciences de la City University of London mencionaba ya en 2021 que este síndrome puede abarcar más de 60 síntomas físicos y psicológicos.
Cuatro años después del descubrimiento del SARS-CoV-2 en Wuhan, China, ya tenemos clara evidencia de que sus secuelas pueden afectar nuestros órganos de muchas maneras. Se habla de hasta 200 síntomas que integran este síndrome de covid persistente que afecta a 10 órganos. Pongamos de ejemplo al cerebro. El doctor Luis del Carpio Orantes, especialista en medicina interna y virología clínica, y miembro de la Sociedad Mundial de Virología y de la Red Española de Investigación en Covid Persistente (REiCOP), me explicó que de acuerdo con estudios que realizó junto a otros colegas, los síntomas neuropsiquiátricos son los más prevalentes en casos de covid persistente para nuestro país.
En México, la información disponible sobre este síndrome y las complicaciones que acarrea es escasa. Pero, según estimaciones del doctor Del Carpio, entre 10 y 20% de los pacientes que han padecido covid-19 agudo en México han desarrollado su versión persistente. Los datos disponibles de la Dirección General de Epidemiología, cuya última actualización fue en junio de 2023, muestran que 6 885 378 personas se recuperaron de covid-19. Si seguimos las cifras que da el doctor, 10 % corresponde a 688 538 personas, y el 20 % son 1 377 076. Eso es llenar ocho y 16 veces el Estadio Azteca de personas con covid persistente. Si consideramos que continúan los contagios y que no todos los casos se contabilizan, la cantidad podría ser mayor. Esa falta de datos es otra pandemia en sí misma.
También te puede interesar: "¿Qué haremos con los huérfanos del covid?"
Con la intención de entender mejor el long covid en México y otros países de Latinoamérica, se realizó una encuesta para Gatopardo en la que participaron 1 504 personas. De ellas, 1 333 (88.6 %) eran mujeres y 168 (11.2 %), hombres. La mayoría (985) tenía entre 18 y 33 años; 475 personas estaban en el rango de entre 34 y 49 años, 37 entre los de 50 a 65 años, y solo 5 eran menores de 18.
En la encuesta se les preguntó cuántas veces habían tenido covid-19, si se habían hecho una prueba, si habían sido hospitalizados, si sus síntomas duraron más de tres meses, y la frecuencia de estos. Además, se descartó que los síntomas cognitivos —reportados por 85.8 % de las personas encuestadas— no se debieran a otros factores o trastornos como TDAH (trastorno por déficit de atención con hiperactividad), depresión, ansiedad, aislamiento social, entre otros.
Las personas encuestadas reportaron síntomas en distintas partes del cuerpo como palpitaciones (23 %), mareos al ponerse de pie (23.1 %), dificultad para respirar (16.6 %), pérdida de cabello (32.6 %), erupciones cutáneas (6 %) y, en el caso de las mujeres, cambios en su ciclo menstrual (23.9 %). Un cóctel complejo y diverso.
El long covid y las nuevas caras de una pandemia
En medio de toda esta avalancha de síntomas, hubo un grupo particular que ha llamado la atención de distintos investigadores: las personas que comenzaron a tener problemas con el lenguaje, comprensión y memoria.
En la encuesta realizada para Gatopardo, 85.8 % de las personas en México y otros países latinoamericanos como Colombia, Ecuador y Guatemala, mencionaron tener problemas para recordar, concentrarse o tomar decisiones, algo que no experimentaban antes del covid-19. Esta tendencia se registró principalmente en adultos jóvenes de entre 18 y 33 años. Actividades como aprender y recordar se volvieron difíciles. Muchas personas se sintieron cognitivamente desprovistas en un mundo acelerado que no espera.
Arisbe, investigadora en biología celular, fue una de ellas. Ella y su familia enfermaron antes de la llegada de las vacunas a México. Desafortunadamente, no estaba preparada para lo que vendría tras su recuperación.
“Me empecé a dar cuenta de que me costaba encontrar las palabras [adecuadas]. Era como si de repente se me eliminaran palabras al azar del vocabulario y no recordaba cómo se decía ‘mesa’ o ‘vaso’. Intentaba hablar y decía: ‘Esto está en la... la mesa’”, me cuenta.
Lo que de inicio parecía un lapsus comenzó a preocuparle. No era habitual para ella, una persona acostumbrada a la precisión en su trabajo: durante su doctorado, Ari, como la llaman sus cercanos, realizó una estancia de investigación en Dinamarca y actualmente, a sus 30 años, estudia la comunicación entre células humanas para desarrollar nuevos tratamientos contra enfermedades como diabetes y cáncer. Pero hoy nota un gran contraste con la versión de sí misma previa a la pandemia: tiene dificultades para concentrarse y memorizar. También dice, mientras mueve repetidamente las manos cerca de su cabeza, que ha perdido mechones de su negro cabello desde que tuvo covid-19.
A casi 900 kilómetros de Durango, donde vive Ari, está Jade, una persona creativa, apasionada por la danza, música y artes plásticas que vive en la Ciudad de México. Enfermó de covid-19 al inicio de la pandemia, cuando aún había poca información. Se ríe al recordar que en ese momento los médicos solo recetaban Tempra, un analgésico, y no había vacunas.
Como Jade no fue hospitalizada, su jefe no le permitió descansar. En medio de la pandemia, tuvo que digitalizar archivos en su trabajo, como parte de la obligada —y accidentada— transición de lo presencial a lo remoto. Trabajó con documentos de hasta 20 años de antigüedad, mientras sorteaba las secuelas del virus.
“Desde que tuve covid, duré casi dos meses con migrañas y perdí algo de visión en mi ojo izquierdo. Tampoco podía hacer esfuerzo físico”, me cuenta.
Jade tiene ojos azul grisáceos. Le costó aceptar que el virus causó estragos en ellos y ya no cumplen su función como antes.
Más adelante llegarían los problemas cognitivos: “Le digo a la gente que me siento ‘rara’ de la cabeza, así lo explico. Es como si no pudiera enfocar (mi mente) ni procesar ciertas cosas. Y eso, hasta el día de hoy, lo siento. Tenía una excelente memoria, pero ya no es así”.
Como Jade y Ari, muchas personas experimentaron molestias y daños cognitivos, las suficientes para que la comunidad médica prestara atención.
“Tengo una tía que es maestra, y ella me dijo: ‘¿Sabes qué? Me pasa que escribo las cosas cambiadas’. Entonces ahí dije: ‘No es algo (solamente) mío’. Y mi mamá, hasta la fecha, ve los números cambiados. Si algo cuesta 1 500 [pesos], ella lo escribe como 5 100”, me cuenta Ari.

Poca memoria, mucha inflamación y un virus que no se quiere ir
Reconocer que el covid persistente puede alterar nuestra mente no fue un proceso sencillo ni directo. Al principio muchas personas atribuyeron sus problemas a causas como el aislamiento social que supuso la pandemia, la sobreexposición a pantallas o incluso el TDAH. Y no estuvieron del todo equivocados, nuestra mente es compleja y multifactorial. De hecho, muchos especialistas, antes de relacionar estos síntomas al covid persistente, evaluaron si las secuelas mentales podrían estar relacionadas con complicaciones neurológicas agudas del virus, como accidentes cerebrovasculares, encefalitis o el síndrome de Guillain-Barré; incluso si se trataba de efectos secundarios de la hospitalización, como delirios. Todo fue considerado. Pero cuando son trastornos cognitivos o mentales, de dolor de cabeza o problemas de olfato y gusto, es posible que estos síntomas se deban a una fisiopatología diferente a la fase aguda del covid-19. En otras palabras, podrían relacionarse con covid persistente.
Axel es un fisioterapeuta guanajuatense. Tiene 23 años, cabello rizado y ojos que se entrecierran cuando se concentra al hablar. Platica que, tras haber tenido covid-19 y una complicada recuperación, notó un declive en su desempeño profesional. Sospecha —al igual que Jade y Ari— que tiene covid persistente. “Después de tres o cuatro meses (mi familia y yo) notamos varias secuelas que nunca las había relacionado con haber tenido covid”, comenta.
Axel, como parte de su trabajo, necesita hablar mucho con sus pacientes. Durante las consultas siempre conversa para hacer la sesión más amena, pero ahora le cuesta encontrar las palabras o hilar las frases para completar una idea. También tiene problemas para recordar cosas que acaba de ver y relata un ejemplo: en su lugar de trabajo los fisioterapeutas tienen una agenda para registrar los nombres de pacientes que llegan, y esta actividad tan cotidiana se ha convertido en un desafío: ”Me pasa seguido que leo el nombre del paciente, doy dos pasos y ya se me olvidó cómo se llamaba, tengo que regresar para verlo de nuevo”, cuenta entre risas con un dejo de resignación.
La historia se repite. Ari admite que en su vida diaria siempre fue algo distraída, a veces olvidaba las llaves, por ejemplo. Pero en el trabajo, su retentiva era excelente, recordaba prácticamente todo.
También te puede interesar: "El mercado laboral después del covid"
”Ahora me toma el triple de tiempo escribir algo. Siento que algo se descompuso”, dice nerviosa.
Jade cree que estas implicaciones cognitivas no solo han tenido impacto laboral. Hay también un impacto emocional: ”Sientes que tu cuerpo ya no te va a dar lo que te daba antes. Que tú como persona no puedes lograr las cosas de las que te creías capaz”, me cuenta con voz suave y calmada, pero también con cierta tristeza.
En la clínica donde trabaja, Axel empezó a confundir técnicas y conceptos de fisioterapia que dominaba. Ahora requiere un esfuerzo adicional: ”Tengo que leer varias veces para recordar para qué servían algunas técnicas. Por ejemplo, según yo, una [técnica] era para el menisco, pero no, resulta que era para ligamentos”, me cuenta un poco frustrado.
A esto, junto con otros síntomas, lo llamaron en el argot de la pandemia brain fog o niebla mental. Por lo general, desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más. No es un concepto nuevo, pueden aparecer cuadros parecidos por quimioterapia, esclerosis múltiple o estrés extremo. Ahora sabemos que también puede ser un sello distintivo del covid persistente.
Sin embargo, no es un diagnóstico médico oficial; es un término coloquial para describir una serie de dificultades cognitivas que incluyen pensar con lentitud, olvidar cosas, tener problemas para concentrarse y procesar información. Cada persona lo vive de manera distinta. Jade, por ejemplo, lucha constantemente con el problema de la desorientación y tiene miedo de perderse: ”Voy a lugares que he frecuentado toda mi vida y me confundo con los lugares. La verdad, me asusto mucho porque antes de tener covid, no me había pasado nunca”.
Ari tiene otro problema: ”En el trabajo también lo han notado; me pasa mucho, pongo palabras repetidas sin darme cuenta, y cuando mis documentos están en revisión, me preguntan: ‘¿Qué onda?’. A veces me hacen bromas, me dicen que ‘tartamudeo’ al escribir porque repito palabras, como poner ‘es es’ dos veces seguidas”.
Esto le sucede más al escribir que al hablar, pero las situaciones cotidianas tampoco se quedan fuera: a veces disocia en plena conversación: ”De repente me distraigo, y la gente me dice: ‘¿Qué te pasó?’. También me sucede que no recuerdo lo que acaban de decirme. Me dicen: ‘Vamos a hacer algo el viernes’, y después pregunto: ‘¿Cuándo es?’.
Durante la pandemia, la salud mental cobró gran importancia, especialmente en el contexto del covid persistente, y la falta de interacción social afectó a muchas personas. En la encuesta realizada para Gatopardo, solo 16 % de los participantes señaló que la pandemia no había afectado su bienestar emocional. Esto significa que el 84 % restante reconoció un impacto, ya fuera leve, moderado o severo. No es un dato menor. Existe evidencia que sugiere que haber tenido covid-19 grave puede desencadenar una respuesta inmune exagerada, con altos niveles de inflamación causados por una "tormenta de citocinas" (moléculas que coordinan las respuestas en este sistema). Esto, a su vez, puede aumentar el riesgo de desarrollar depresión.
Axel, por ejemplo, a pesar de ser joven y llevar una vida saludable, estuvo a punto de ser hospitalizado por covid-19. Incluso consideraron intubarlo, un proceso que implica sedar al paciente y administrar relajantes musculares para que una máquina se encargue de su respiración. Ahora enfrenta dificultades para manejar intensos episodios emocionales, un vaivén que ni él ni sus cercanos logran comprender del todo.
“Lo más difícil fue la depresión y la ansiedad. Empecé a investigar más sobre estos temas y descubrí que podía estar relacionado con el covid. Después de haberme contagiado, las emociones se intensificaron mucho”, comenta al tiempo que sonríe y acomoda sus rizos.
Antes, Axel, como todos, experimentaba ansiedad o tristeza de manera ocasional. Sin embargo, después de tener covid-19, estos episodios ya no eran momentáneos. Podía pasar días deprimido o ansioso sin una razón aparente.
Jade vivió algo similar: “Durante el tiempo que estuve enferma, me deprimí mucho y dejé de salir con amigos. Incluso perdí amistades porque me aislé. Me costaba aceptar que esta era mi nueva realidad”, confiesa.
Como en una novela detectivesca, los investigadores y médicos recolectan pistas —síntomas, casos raros, cifras— que les ayudan a detectar patrones y encontrar las causas. El covid persistente ha representado un gran desafío por lo amplio de su alcance. Sin embargo, poco a poco se aclaran los mecanismos detrás de su niebla mental. Al igual que con el resto del cuerpo, el cerebro se enfrenta a la inflamación, ya sea por la activación de las células de defensa en el cerebro (microglía) o por reacciones autoinmunes. Hay una ruta propuesta: el SARS-CoV-2 puede llegar al cerebro a través de nuestra nariz o el torrente sanguíneo, lo que provocaría esta neuroinflamación.
También se ha señalado como posible origen la falta de oxígeno (condición que ayuda a que el virus pueda perpetuarse en el cerebro) y los problemas de coagulación producto de la infección.
Panorama mexicano ante el covid persistente: lento, desinformado y reticente
Que podamos comprender la prevalencia y el impacto del long covid —y sus síntomas más recurrentes, como la niebla mental— sería clave para gestionar sus efectos a largo plazo y planificar los recursos de salud en nuestro país. De acuerdo con distintos estudios, la prevalencia global estimada de covid persistente ronda el 43 %. Si buscamos por continente, las cifras varían: 51 % en Asia, 44 % en Europa y 31 % en América del Norte.
“Existen comunidades muy específicas de pacientes que saben que padecen de covid persistente, pero están desatendidas por el sistema de salud mexicano”, me comenta el doctor Del Carpio.
El investigador detalla que el long covid es una entidad que todavía no se ha reconocido ni investigado lo suficiente en México.
“Considero que hay muchísimas personas afectadas que no se han dado cuenta de su condición”, me dice. De hecho, el covid persistente como concepto es algo con lo que no todas las personas tienen familiaridad. De acuerdo con la encuesta realizada por Gatopardo, 65.8 % negó haber oído hablar alguna vez de este síndrome y un 3.7 % no estaba seguro.
¿Qué hace la medicina y sus instituciones para tratar el covid persistente en México? La respuesta corta es que no mucho. El doctor Del Carpio me explicó que aún no contamos con un diagnóstico preciso. Pensemos que a un 88.3 % de los pacientes encuestados para Gatopardo su médico no les había dicho que tenían covid persistente, un 6.6 % no estaba seguro y solo al 5.1 % les habían confirmado el diagnóstico.
“A mí me dijeron que podía tener varias cosas. Ovario poliquístico, temas con insulina, prediabetes. Me decían ‘puede ser esto’, ‘puede ser aquello’”, me cuenta Ari, sobre los otros síntomas de covid persistente que tuvo además de la niebla mental.
El doctor Del Carpio me comenta que hay síntomas que pueden parecer más físicos, como el dolor y el malestar posesfuerzo y aunque no siempre es fácil ver la conexión, también tienen que ver con el sistema nervioso —en este caso, el autónomo—, que controla funciones automáticas como la respiración y la digestión. Cuando esto falla, hablamos de una disautonomía y pueden registrarse mareos, taquicardia, alteraciones en la presión arterial, hasta problemas intestinales.
A causa del covid-19 persistente Jade tiene disautonomía, pero llegar a ese diagnóstico fue complicado: “Pensaron que tenía hipotiroidismo, me dijeron que era un tema cardiaco, síndrome de fatiga adrenal. Hubo muchos diagnósticos errados antes de llegar a ese”.

¿Cómo saber si tengo long covid?
El camino hacia un covid persistente tratable ha sido sinuoso y difícil, especialmente porque no existe una prueba para diagnosticarlo. No hay un test específico que confirme que alguien lo padece, y lo mismo ocurre con la niebla mental. No obstante, en esta última se ha avanzado con evaluaciones —que van desde exámenes neurológicos y pruebas cognitivas— que suelen usarse para detectar condiciones como la demencia, pues se analizan aspectos como el lenguaje, la memoria y la percepción.
Si hablamos de tratamientos, el doctor Del Carpio me cuenta que se han probado varios: Temelimab, Paxlovid y Baricitinib. Algunos no funcionaron, otros están en fase de ensayos clínicos, y otros que fueron útiles en la fase aguda del covid-19 no resultaron efectivos para su versión persistente.
La ciencia avanza más “lento” que la necesidad de los pacientes. Muchas de estas personas, en un deseo de volver a su versión previa al covid-19, buscan adelantarse. Han comenzado a automedicarse con antiinflamatorios, derivados de la cortisona, antidepresivos y ansiolíticos, sin control médico. Pero eso es contraproducente.
”He visto casos donde los pacientes toman anticoagulantes solo porque leyeron alguna publicación en redes sociales, como Facebook. Esto es un gran error, ya que puede tener graves efectos secundarios y ponen en riesgo su vida”, me comenta el doctor Del Carpio.
No es un fenómeno aislado. Paralelamente, junto con movimientos antivacunas y anticientíficos, ha surgido una ola de negación sobre el covid persistente: dudas sobre su gravedad, o confusión entre sus efectos y los posibles eventos adversos de las vacunas. Aunque la vacunación disminuye el riesgo, no elimina completamente la posibilidad de desarrollarlo. Y eso es un caldo de cultivo para la desinformación.
“Desafortunadamente, mucha gente, incluidas personas de grupos antivacunas, culpa a las vacunas como la causa del covid persistente. Sin embargo, las vacunas previenen el covid persistente al evitar cuadros graves de covid agudo”, aclara el doctor Del Carpio.
En un estudio publicado en la Gaceta Médica de México, él y un equipo de especialistas buscaron alguna relación de riesgo entre la vacunación y el covid persistente. Querían desmentir toda esa oleada de fake news.
“Siempre incluimos si los pacientes estaban vacunados o no, ya que en el análisis estadístico pudiera haber alguna asociación pero no encontramos ninguna”, me dice el doctor. Las vacunas contra covid-19 son seguras y, como cualquier medicamento, pueden tener efectos secundarios.
El doctor Del Carpio cree que la solución terapéutica no solo será farmacológica. A enfermedades complejas, curas multidisciplinarias. Los pacientes crónicos muy probablemente necesitarán la atención de distintos especialistas: médicos internistas, neurólogos, cardiólogos, fisioterapeutas, psicólogos y psiquiatras.
Todo esto, así como un enfoque de abordaje del diagnóstico fue plasmado en una carta al editor de la Revista del Instituto Mexicano del Seguro Social (IMSS) que envió el doctor Del Carpio, pues le interesa que el sector salud público se involucre de manera activa en el tratamiento del covid persistente. La carta fue publicada, pero no obtuvo respuesta institucional.
Cada día que pasa, cuenta y pesa. El doctor Del Carpio me platica que aquellos pacientes de 2020, cuando el covid-19 recién llegó a México y no había vacunas disponibles, como fue el caso de Jade, Ari y Axel, van a tender a ser crónico-degenerativos debido a la demora en su diagnóstico y tratamiento.
Cuando existe un vacío y una incertidumbre de esa magnitud y los tratamientos parecen meramente experimentales, muchas personas han buscado sus propias formas de lidiar con esa niebla mental que alteró sus vidas. Han optado por adaptarse a los “regalitos” que el covid-19 dejó, como le llaman Ari y su familia a las secuelas y al propio covid persistente.
Axel se condiciona a forzar la mente: “Ahora voy a leer más” dice, además de estudiar nuevos idiomas. Obligo a mi mente a trabajar, a funcionar para que todas esas lagunas se vayan, para que mis sinapsis conecten otra vez”, me comenta confiado.
Ari me cuenta que, desde que experimentó el covid-19 y la niebla mental, ha recurrido a estrategias como tener una bitácora, usar posits, y siempre lleva una agenda. Incluso, ha creado un glosario con términos que escucha en su día a día para ayudarse a recordar.
Jade ha aprendido a tomar descansos entre tareas para evitar sentirse abrumada, especialmente en aquellas que requieren toda su concentración, como las matemáticas. Para lidiar con los problemas de memoria, siempre lleva una libreta, y si la olvida, usa su celular para anotar. Hace todo lo posible para no dejar margen al olvido. Pero también apuesta por las redes de apoyo. Habla con sus cercanos sobre cómo se siente: “Afortunadamente, tengo gente maravillosa a mi alrededor. Me han apoyado y abrazado en esta situación. Me dicen: ‘Si te sientes mal [físicamente], nos esperamos, nos sentamos, no fuerces tu cuerpo’”.
Además, su entorno ha logrado comprender que sus síntomas no son inventados.
“No es algo por lo que hubiera querido pasar, ni son secuelas con las que hubiera elegido cargar”, concluye.
Las estrategias de Axel, Ari y Jade son valiosas. Desde la investigación se recomienda desarrollar autodefensa cognitiva. Un ejemplo es lo que hace Jade con sus seres queridos: informar sobre su confusión mental. Esta honestidad también se puede aplicar en el trabajo o la escuela. Otra técnica es la “metacognición”, evaluar nuestras propias habilidades cognitivas: si sospechas que tienes covid persistente y niebla mental, puedes registrar cómo te sientes a lo largo del día, con una escala —por ejemplo— del 1 al 5. Esto no solo te ayudará a comprender mejor tu situación, sino también a dar información útil a los especialistas.
Además, puedes crear un “presupuesto mental”, ver cuánta energía mental tienes en un día y distribuirla de manera que te permita cumplir con tus tareas sin agotarte. Incluir descansos en este plan es clave.
Si bien aún falta mucho para que el covid persistente, ya no digamos su niebla mental, reciba la atención que merece, los especialistas coinciden en que hay formas de evitar que nos consuma por completo. Para la memoria, se recomiendan técnicas sencillas como la visualización, ensayos auditivos y la escucha activa. Y cuando nuestra concentración falle, para recuperarnos valdrá la pena tomar descansos breves en un ambiente tranquilo y sin distracciones.
Para quienes, como Ari, luchan por encontrar las palabras correctas, puede ser de ayuda describir la palabra que se busca usando su entorno semántico, cualidades o ubicación. Si no se recuerda la palabra “lápiz”, puede hablarse —en general— de materiales de oficina, su color amarillo o su lugar en el escritorio.
Todas estas estrategias no son soluciones definitivas y no reemplazan el tratamiento que deben ofrecer las instituciones de salud, pero pueden dar pistas que faciliten el diagnóstico.
Es claro que la falta de herramientas para enfrentar este síndrome ha complicado aún más la situación. Además, se desconoce el impacto que estos cambios tendrán en la epidemiología de enfermedades como la demencia o el Alzheimer. El covid-19 dejó una huella significativa en los cuerpos y cerebros del mundo, y las consecuencias van más allá de la salud personal: podrían influir en la economía y la sociedad a largo plazo.
El coronavirus no desapareció. Solo mutó, y los deterioros que ocasiona, como la niebla mental, requerirán esfuerzos coordinados de investigadores y distintos actores sociales. Además, cada vez estamos más expuestos a enfermedades y nuevos patógenos promovidos por el desequilibrio ambiental y climático en el que vivimos. Los virus nos han acompañado y habitado desde siempre. Algunos, como el SARS-CoV-2, pueden enfermarnos. La adaptación —y acción– humana— será necesaria para que no sean estos patógenos quienes definan nuestro modo de vida.
{{ linea }}







{{ linea }}

La <i>brain fog</i> o niebla mental desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más.
A 5 años de la declaración de la pandemia por covid-19, entre 10 y 20 % de los mexicanos que lo padecieron, aún viven con las secuelas persistentes: confusiones, olvidos y una niebla que opaca sus pensamientos. ¿Qué sabemos y cómo detectar el <i>long covid</i>?
La historia de la humanidad y de todos los organismos ha estado vinculada a los virus durante millones de años. Conocemos al menos 270 que pueden infectarnos y alterar el funcionamiento de nuestros cuerpos. Hay algunos tan antiguos como el origen de la vida misma, y otros recientes que, en muchos casos, son producto de las propias actividades humanas. Es el caso del SARS-CoV-2, un coronavirus (llamado así por cargar consigo una "corona" de proteínas) que provocó la pandemia por covid-19. Son diminutos, microscópicos, pero en ellos habita el poder que paralizó al mundo por más de dos años.
Los virus pueden trastocar nuestra realidad. A finales de febrero de 2020, cuando las alertas comenzaron a sonar en todo el mundo, el paisaje pandémico era tos, cubrebocas, cuarentena, reposo y estornudos. Lo peor: múltiples muertes. Luego llegaron las vacunas y surgieron complicaciones más allá de la recuperación por covid-19. Si los síntomas de la enfermedad persistían por más de dos semanas eran considerados como efectos a largo plazo, secuelas. Si los pacientes pasaban al menos tres meses con síntomas, a estos casos se les empezó a llamar covid persistente o long covid. Y puede durar años.
Especialistas en México mencionan que, de hecho, los pacientes de 2020 son de los más afectados por este mal persistente y llevan ya cuatro años sin alivio. En muchos casos, sin saber que lo padecen. Las investigaciones señalan varias causas: el virus o sus restos podrían alojarse en ciertos tejidos; hay un sistema inmune descontrolado; puede ser un caso de autoinmunidad, o hay inflamación en los vasos sanguíneos o en el cerebro. Incluso una de las causas que lo originan puede ser un desequilibrio en nuestro microbioma, ese universo de microorganismos que habitan nuestros cuerpos. Un estudio respaldado por el National Institute of Allergy and Infectious Diseases, el National Heart, Lung,and Blood Institute y el National Cancer Institute destaca esta idea, pues el virus puede alojarse en nuestro intestino; por ejemplo, mucho tiempo después de la infección.
Pese a la claridad que brindan estos artículos, el covid persistente sigue bajo investigación. Lo que sí sabemos es que no discrimina. Puede afectar a jóvenes sanos incluso después de infecciones leves, pero el riesgo es mayor para personas hospitalizadas, adultos mayores, mujeres, personas con desventajas socioeconómicas, fumadores, y personas con obesidad o enfermedades autoinmunes.
La lista de síntomas del long covid ha aumentado desde que se acuñó el término: hay personas que no recuperaron por completo el gusto o que solo volvieron a percibir olores parcialmente; otras sienten dolor articular y de cabeza, y mucha fatiga. Un artículo escrito por investigadores de la School of Health Sciences de la City University of London mencionaba ya en 2021 que este síndrome puede abarcar más de 60 síntomas físicos y psicológicos.
Cuatro años después del descubrimiento del SARS-CoV-2 en Wuhan, China, ya tenemos clara evidencia de que sus secuelas pueden afectar nuestros órganos de muchas maneras. Se habla de hasta 200 síntomas que integran este síndrome de covid persistente que afecta a 10 órganos. Pongamos de ejemplo al cerebro. El doctor Luis del Carpio Orantes, especialista en medicina interna y virología clínica, y miembro de la Sociedad Mundial de Virología y de la Red Española de Investigación en Covid Persistente (REiCOP), me explicó que de acuerdo con estudios que realizó junto a otros colegas, los síntomas neuropsiquiátricos son los más prevalentes en casos de covid persistente para nuestro país.
En México, la información disponible sobre este síndrome y las complicaciones que acarrea es escasa. Pero, según estimaciones del doctor Del Carpio, entre 10 y 20% de los pacientes que han padecido covid-19 agudo en México han desarrollado su versión persistente. Los datos disponibles de la Dirección General de Epidemiología, cuya última actualización fue en junio de 2023, muestran que 6 885 378 personas se recuperaron de covid-19. Si seguimos las cifras que da el doctor, 10 % corresponde a 688 538 personas, y el 20 % son 1 377 076. Eso es llenar ocho y 16 veces el Estadio Azteca de personas con covid persistente. Si consideramos que continúan los contagios y que no todos los casos se contabilizan, la cantidad podría ser mayor. Esa falta de datos es otra pandemia en sí misma.
También te puede interesar: "¿Qué haremos con los huérfanos del covid?"
Con la intención de entender mejor el long covid en México y otros países de Latinoamérica, se realizó una encuesta para Gatopardo en la que participaron 1 504 personas. De ellas, 1 333 (88.6 %) eran mujeres y 168 (11.2 %), hombres. La mayoría (985) tenía entre 18 y 33 años; 475 personas estaban en el rango de entre 34 y 49 años, 37 entre los de 50 a 65 años, y solo 5 eran menores de 18.
En la encuesta se les preguntó cuántas veces habían tenido covid-19, si se habían hecho una prueba, si habían sido hospitalizados, si sus síntomas duraron más de tres meses, y la frecuencia de estos. Además, se descartó que los síntomas cognitivos —reportados por 85.8 % de las personas encuestadas— no se debieran a otros factores o trastornos como TDAH (trastorno por déficit de atención con hiperactividad), depresión, ansiedad, aislamiento social, entre otros.
Las personas encuestadas reportaron síntomas en distintas partes del cuerpo como palpitaciones (23 %), mareos al ponerse de pie (23.1 %), dificultad para respirar (16.6 %), pérdida de cabello (32.6 %), erupciones cutáneas (6 %) y, en el caso de las mujeres, cambios en su ciclo menstrual (23.9 %). Un cóctel complejo y diverso.
El long covid y las nuevas caras de una pandemia
En medio de toda esta avalancha de síntomas, hubo un grupo particular que ha llamado la atención de distintos investigadores: las personas que comenzaron a tener problemas con el lenguaje, comprensión y memoria.
En la encuesta realizada para Gatopardo, 85.8 % de las personas en México y otros países latinoamericanos como Colombia, Ecuador y Guatemala, mencionaron tener problemas para recordar, concentrarse o tomar decisiones, algo que no experimentaban antes del covid-19. Esta tendencia se registró principalmente en adultos jóvenes de entre 18 y 33 años. Actividades como aprender y recordar se volvieron difíciles. Muchas personas se sintieron cognitivamente desprovistas en un mundo acelerado que no espera.
Arisbe, investigadora en biología celular, fue una de ellas. Ella y su familia enfermaron antes de la llegada de las vacunas a México. Desafortunadamente, no estaba preparada para lo que vendría tras su recuperación.
“Me empecé a dar cuenta de que me costaba encontrar las palabras [adecuadas]. Era como si de repente se me eliminaran palabras al azar del vocabulario y no recordaba cómo se decía ‘mesa’ o ‘vaso’. Intentaba hablar y decía: ‘Esto está en la... la mesa’”, me cuenta.
Lo que de inicio parecía un lapsus comenzó a preocuparle. No era habitual para ella, una persona acostumbrada a la precisión en su trabajo: durante su doctorado, Ari, como la llaman sus cercanos, realizó una estancia de investigación en Dinamarca y actualmente, a sus 30 años, estudia la comunicación entre células humanas para desarrollar nuevos tratamientos contra enfermedades como diabetes y cáncer. Pero hoy nota un gran contraste con la versión de sí misma previa a la pandemia: tiene dificultades para concentrarse y memorizar. También dice, mientras mueve repetidamente las manos cerca de su cabeza, que ha perdido mechones de su negro cabello desde que tuvo covid-19.
A casi 900 kilómetros de Durango, donde vive Ari, está Jade, una persona creativa, apasionada por la danza, música y artes plásticas que vive en la Ciudad de México. Enfermó de covid-19 al inicio de la pandemia, cuando aún había poca información. Se ríe al recordar que en ese momento los médicos solo recetaban Tempra, un analgésico, y no había vacunas.
Como Jade no fue hospitalizada, su jefe no le permitió descansar. En medio de la pandemia, tuvo que digitalizar archivos en su trabajo, como parte de la obligada —y accidentada— transición de lo presencial a lo remoto. Trabajó con documentos de hasta 20 años de antigüedad, mientras sorteaba las secuelas del virus.
“Desde que tuve covid, duré casi dos meses con migrañas y perdí algo de visión en mi ojo izquierdo. Tampoco podía hacer esfuerzo físico”, me cuenta.
Jade tiene ojos azul grisáceos. Le costó aceptar que el virus causó estragos en ellos y ya no cumplen su función como antes.
Más adelante llegarían los problemas cognitivos: “Le digo a la gente que me siento ‘rara’ de la cabeza, así lo explico. Es como si no pudiera enfocar (mi mente) ni procesar ciertas cosas. Y eso, hasta el día de hoy, lo siento. Tenía una excelente memoria, pero ya no es así”.
Como Jade y Ari, muchas personas experimentaron molestias y daños cognitivos, las suficientes para que la comunidad médica prestara atención.
“Tengo una tía que es maestra, y ella me dijo: ‘¿Sabes qué? Me pasa que escribo las cosas cambiadas’. Entonces ahí dije: ‘No es algo (solamente) mío’. Y mi mamá, hasta la fecha, ve los números cambiados. Si algo cuesta 1 500 [pesos], ella lo escribe como 5 100”, me cuenta Ari.

Poca memoria, mucha inflamación y un virus que no se quiere ir
Reconocer que el covid persistente puede alterar nuestra mente no fue un proceso sencillo ni directo. Al principio muchas personas atribuyeron sus problemas a causas como el aislamiento social que supuso la pandemia, la sobreexposición a pantallas o incluso el TDAH. Y no estuvieron del todo equivocados, nuestra mente es compleja y multifactorial. De hecho, muchos especialistas, antes de relacionar estos síntomas al covid persistente, evaluaron si las secuelas mentales podrían estar relacionadas con complicaciones neurológicas agudas del virus, como accidentes cerebrovasculares, encefalitis o el síndrome de Guillain-Barré; incluso si se trataba de efectos secundarios de la hospitalización, como delirios. Todo fue considerado. Pero cuando son trastornos cognitivos o mentales, de dolor de cabeza o problemas de olfato y gusto, es posible que estos síntomas se deban a una fisiopatología diferente a la fase aguda del covid-19. En otras palabras, podrían relacionarse con covid persistente.
Axel es un fisioterapeuta guanajuatense. Tiene 23 años, cabello rizado y ojos que se entrecierran cuando se concentra al hablar. Platica que, tras haber tenido covid-19 y una complicada recuperación, notó un declive en su desempeño profesional. Sospecha —al igual que Jade y Ari— que tiene covid persistente. “Después de tres o cuatro meses (mi familia y yo) notamos varias secuelas que nunca las había relacionado con haber tenido covid”, comenta.
Axel, como parte de su trabajo, necesita hablar mucho con sus pacientes. Durante las consultas siempre conversa para hacer la sesión más amena, pero ahora le cuesta encontrar las palabras o hilar las frases para completar una idea. También tiene problemas para recordar cosas que acaba de ver y relata un ejemplo: en su lugar de trabajo los fisioterapeutas tienen una agenda para registrar los nombres de pacientes que llegan, y esta actividad tan cotidiana se ha convertido en un desafío: ”Me pasa seguido que leo el nombre del paciente, doy dos pasos y ya se me olvidó cómo se llamaba, tengo que regresar para verlo de nuevo”, cuenta entre risas con un dejo de resignación.
La historia se repite. Ari admite que en su vida diaria siempre fue algo distraída, a veces olvidaba las llaves, por ejemplo. Pero en el trabajo, su retentiva era excelente, recordaba prácticamente todo.
También te puede interesar: "El mercado laboral después del covid"
”Ahora me toma el triple de tiempo escribir algo. Siento que algo se descompuso”, dice nerviosa.
Jade cree que estas implicaciones cognitivas no solo han tenido impacto laboral. Hay también un impacto emocional: ”Sientes que tu cuerpo ya no te va a dar lo que te daba antes. Que tú como persona no puedes lograr las cosas de las que te creías capaz”, me cuenta con voz suave y calmada, pero también con cierta tristeza.
En la clínica donde trabaja, Axel empezó a confundir técnicas y conceptos de fisioterapia que dominaba. Ahora requiere un esfuerzo adicional: ”Tengo que leer varias veces para recordar para qué servían algunas técnicas. Por ejemplo, según yo, una [técnica] era para el menisco, pero no, resulta que era para ligamentos”, me cuenta un poco frustrado.
A esto, junto con otros síntomas, lo llamaron en el argot de la pandemia brain fog o niebla mental. Por lo general, desaparece por completo entre seis y nueve meses después de la infección, aunque puede durar hasta 18 meses o más. No es un concepto nuevo, pueden aparecer cuadros parecidos por quimioterapia, esclerosis múltiple o estrés extremo. Ahora sabemos que también puede ser un sello distintivo del covid persistente.
Sin embargo, no es un diagnóstico médico oficial; es un término coloquial para describir una serie de dificultades cognitivas que incluyen pensar con lentitud, olvidar cosas, tener problemas para concentrarse y procesar información. Cada persona lo vive de manera distinta. Jade, por ejemplo, lucha constantemente con el problema de la desorientación y tiene miedo de perderse: ”Voy a lugares que he frecuentado toda mi vida y me confundo con los lugares. La verdad, me asusto mucho porque antes de tener covid, no me había pasado nunca”.
Ari tiene otro problema: ”En el trabajo también lo han notado; me pasa mucho, pongo palabras repetidas sin darme cuenta, y cuando mis documentos están en revisión, me preguntan: ‘¿Qué onda?’. A veces me hacen bromas, me dicen que ‘tartamudeo’ al escribir porque repito palabras, como poner ‘es es’ dos veces seguidas”.
Esto le sucede más al escribir que al hablar, pero las situaciones cotidianas tampoco se quedan fuera: a veces disocia en plena conversación: ”De repente me distraigo, y la gente me dice: ‘¿Qué te pasó?’. También me sucede que no recuerdo lo que acaban de decirme. Me dicen: ‘Vamos a hacer algo el viernes’, y después pregunto: ‘¿Cuándo es?’.
Durante la pandemia, la salud mental cobró gran importancia, especialmente en el contexto del covid persistente, y la falta de interacción social afectó a muchas personas. En la encuesta realizada para Gatopardo, solo 16 % de los participantes señaló que la pandemia no había afectado su bienestar emocional. Esto significa que el 84 % restante reconoció un impacto, ya fuera leve, moderado o severo. No es un dato menor. Existe evidencia que sugiere que haber tenido covid-19 grave puede desencadenar una respuesta inmune exagerada, con altos niveles de inflamación causados por una "tormenta de citocinas" (moléculas que coordinan las respuestas en este sistema). Esto, a su vez, puede aumentar el riesgo de desarrollar depresión.
Axel, por ejemplo, a pesar de ser joven y llevar una vida saludable, estuvo a punto de ser hospitalizado por covid-19. Incluso consideraron intubarlo, un proceso que implica sedar al paciente y administrar relajantes musculares para que una máquina se encargue de su respiración. Ahora enfrenta dificultades para manejar intensos episodios emocionales, un vaivén que ni él ni sus cercanos logran comprender del todo.
“Lo más difícil fue la depresión y la ansiedad. Empecé a investigar más sobre estos temas y descubrí que podía estar relacionado con el covid. Después de haberme contagiado, las emociones se intensificaron mucho”, comenta al tiempo que sonríe y acomoda sus rizos.
Antes, Axel, como todos, experimentaba ansiedad o tristeza de manera ocasional. Sin embargo, después de tener covid-19, estos episodios ya no eran momentáneos. Podía pasar días deprimido o ansioso sin una razón aparente.
Jade vivió algo similar: “Durante el tiempo que estuve enferma, me deprimí mucho y dejé de salir con amigos. Incluso perdí amistades porque me aislé. Me costaba aceptar que esta era mi nueva realidad”, confiesa.
Como en una novela detectivesca, los investigadores y médicos recolectan pistas —síntomas, casos raros, cifras— que les ayudan a detectar patrones y encontrar las causas. El covid persistente ha representado un gran desafío por lo amplio de su alcance. Sin embargo, poco a poco se aclaran los mecanismos detrás de su niebla mental. Al igual que con el resto del cuerpo, el cerebro se enfrenta a la inflamación, ya sea por la activación de las células de defensa en el cerebro (microglía) o por reacciones autoinmunes. Hay una ruta propuesta: el SARS-CoV-2 puede llegar al cerebro a través de nuestra nariz o el torrente sanguíneo, lo que provocaría esta neuroinflamación.
También se ha señalado como posible origen la falta de oxígeno (condición que ayuda a que el virus pueda perpetuarse en el cerebro) y los problemas de coagulación producto de la infección.
Panorama mexicano ante el covid persistente: lento, desinformado y reticente
Que podamos comprender la prevalencia y el impacto del long covid —y sus síntomas más recurrentes, como la niebla mental— sería clave para gestionar sus efectos a largo plazo y planificar los recursos de salud en nuestro país. De acuerdo con distintos estudios, la prevalencia global estimada de covid persistente ronda el 43 %. Si buscamos por continente, las cifras varían: 51 % en Asia, 44 % en Europa y 31 % en América del Norte.
“Existen comunidades muy específicas de pacientes que saben que padecen de covid persistente, pero están desatendidas por el sistema de salud mexicano”, me comenta el doctor Del Carpio.
El investigador detalla que el long covid es una entidad que todavía no se ha reconocido ni investigado lo suficiente en México.
“Considero que hay muchísimas personas afectadas que no se han dado cuenta de su condición”, me dice. De hecho, el covid persistente como concepto es algo con lo que no todas las personas tienen familiaridad. De acuerdo con la encuesta realizada por Gatopardo, 65.8 % negó haber oído hablar alguna vez de este síndrome y un 3.7 % no estaba seguro.
¿Qué hace la medicina y sus instituciones para tratar el covid persistente en México? La respuesta corta es que no mucho. El doctor Del Carpio me explicó que aún no contamos con un diagnóstico preciso. Pensemos que a un 88.3 % de los pacientes encuestados para Gatopardo su médico no les había dicho que tenían covid persistente, un 6.6 % no estaba seguro y solo al 5.1 % les habían confirmado el diagnóstico.
“A mí me dijeron que podía tener varias cosas. Ovario poliquístico, temas con insulina, prediabetes. Me decían ‘puede ser esto’, ‘puede ser aquello’”, me cuenta Ari, sobre los otros síntomas de covid persistente que tuvo además de la niebla mental.
El doctor Del Carpio me comenta que hay síntomas que pueden parecer más físicos, como el dolor y el malestar posesfuerzo y aunque no siempre es fácil ver la conexión, también tienen que ver con el sistema nervioso —en este caso, el autónomo—, que controla funciones automáticas como la respiración y la digestión. Cuando esto falla, hablamos de una disautonomía y pueden registrarse mareos, taquicardia, alteraciones en la presión arterial, hasta problemas intestinales.
A causa del covid-19 persistente Jade tiene disautonomía, pero llegar a ese diagnóstico fue complicado: “Pensaron que tenía hipotiroidismo, me dijeron que era un tema cardiaco, síndrome de fatiga adrenal. Hubo muchos diagnósticos errados antes de llegar a ese”.

¿Cómo saber si tengo long covid?
El camino hacia un covid persistente tratable ha sido sinuoso y difícil, especialmente porque no existe una prueba para diagnosticarlo. No hay un test específico que confirme que alguien lo padece, y lo mismo ocurre con la niebla mental. No obstante, en esta última se ha avanzado con evaluaciones —que van desde exámenes neurológicos y pruebas cognitivas— que suelen usarse para detectar condiciones como la demencia, pues se analizan aspectos como el lenguaje, la memoria y la percepción.
Si hablamos de tratamientos, el doctor Del Carpio me cuenta que se han probado varios: Temelimab, Paxlovid y Baricitinib. Algunos no funcionaron, otros están en fase de ensayos clínicos, y otros que fueron útiles en la fase aguda del covid-19 no resultaron efectivos para su versión persistente.
La ciencia avanza más “lento” que la necesidad de los pacientes. Muchas de estas personas, en un deseo de volver a su versión previa al covid-19, buscan adelantarse. Han comenzado a automedicarse con antiinflamatorios, derivados de la cortisona, antidepresivos y ansiolíticos, sin control médico. Pero eso es contraproducente.
”He visto casos donde los pacientes toman anticoagulantes solo porque leyeron alguna publicación en redes sociales, como Facebook. Esto es un gran error, ya que puede tener graves efectos secundarios y ponen en riesgo su vida”, me comenta el doctor Del Carpio.
No es un fenómeno aislado. Paralelamente, junto con movimientos antivacunas y anticientíficos, ha surgido una ola de negación sobre el covid persistente: dudas sobre su gravedad, o confusión entre sus efectos y los posibles eventos adversos de las vacunas. Aunque la vacunación disminuye el riesgo, no elimina completamente la posibilidad de desarrollarlo. Y eso es un caldo de cultivo para la desinformación.
“Desafortunadamente, mucha gente, incluidas personas de grupos antivacunas, culpa a las vacunas como la causa del covid persistente. Sin embargo, las vacunas previenen el covid persistente al evitar cuadros graves de covid agudo”, aclara el doctor Del Carpio.
En un estudio publicado en la Gaceta Médica de México, él y un equipo de especialistas buscaron alguna relación de riesgo entre la vacunación y el covid persistente. Querían desmentir toda esa oleada de fake news.
“Siempre incluimos si los pacientes estaban vacunados o no, ya que en el análisis estadístico pudiera haber alguna asociación pero no encontramos ninguna”, me dice el doctor. Las vacunas contra covid-19 son seguras y, como cualquier medicamento, pueden tener efectos secundarios.
El doctor Del Carpio cree que la solución terapéutica no solo será farmacológica. A enfermedades complejas, curas multidisciplinarias. Los pacientes crónicos muy probablemente necesitarán la atención de distintos especialistas: médicos internistas, neurólogos, cardiólogos, fisioterapeutas, psicólogos y psiquiatras.
Todo esto, así como un enfoque de abordaje del diagnóstico fue plasmado en una carta al editor de la Revista del Instituto Mexicano del Seguro Social (IMSS) que envió el doctor Del Carpio, pues le interesa que el sector salud público se involucre de manera activa en el tratamiento del covid persistente. La carta fue publicada, pero no obtuvo respuesta institucional.
Cada día que pasa, cuenta y pesa. El doctor Del Carpio me platica que aquellos pacientes de 2020, cuando el covid-19 recién llegó a México y no había vacunas disponibles, como fue el caso de Jade, Ari y Axel, van a tender a ser crónico-degenerativos debido a la demora en su diagnóstico y tratamiento.
Cuando existe un vacío y una incertidumbre de esa magnitud y los tratamientos parecen meramente experimentales, muchas personas han buscado sus propias formas de lidiar con esa niebla mental que alteró sus vidas. Han optado por adaptarse a los “regalitos” que el covid-19 dejó, como le llaman Ari y su familia a las secuelas y al propio covid persistente.
Axel se condiciona a forzar la mente: “Ahora voy a leer más” dice, además de estudiar nuevos idiomas. Obligo a mi mente a trabajar, a funcionar para que todas esas lagunas se vayan, para que mis sinapsis conecten otra vez”, me comenta confiado.
Ari me cuenta que, desde que experimentó el covid-19 y la niebla mental, ha recurrido a estrategias como tener una bitácora, usar posits, y siempre lleva una agenda. Incluso, ha creado un glosario con términos que escucha en su día a día para ayudarse a recordar.
Jade ha aprendido a tomar descansos entre tareas para evitar sentirse abrumada, especialmente en aquellas que requieren toda su concentración, como las matemáticas. Para lidiar con los problemas de memoria, siempre lleva una libreta, y si la olvida, usa su celular para anotar. Hace todo lo posible para no dejar margen al olvido. Pero también apuesta por las redes de apoyo. Habla con sus cercanos sobre cómo se siente: “Afortunadamente, tengo gente maravillosa a mi alrededor. Me han apoyado y abrazado en esta situación. Me dicen: ‘Si te sientes mal [físicamente], nos esperamos, nos sentamos, no fuerces tu cuerpo’”.
Además, su entorno ha logrado comprender que sus síntomas no son inventados.
“No es algo por lo que hubiera querido pasar, ni son secuelas con las que hubiera elegido cargar”, concluye.
Las estrategias de Axel, Ari y Jade son valiosas. Desde la investigación se recomienda desarrollar autodefensa cognitiva. Un ejemplo es lo que hace Jade con sus seres queridos: informar sobre su confusión mental. Esta honestidad también se puede aplicar en el trabajo o la escuela. Otra técnica es la “metacognición”, evaluar nuestras propias habilidades cognitivas: si sospechas que tienes covid persistente y niebla mental, puedes registrar cómo te sientes a lo largo del día, con una escala —por ejemplo— del 1 al 5. Esto no solo te ayudará a comprender mejor tu situación, sino también a dar información útil a los especialistas.
Además, puedes crear un “presupuesto mental”, ver cuánta energía mental tienes en un día y distribuirla de manera que te permita cumplir con tus tareas sin agotarte. Incluir descansos en este plan es clave.
Si bien aún falta mucho para que el covid persistente, ya no digamos su niebla mental, reciba la atención que merece, los especialistas coinciden en que hay formas de evitar que nos consuma por completo. Para la memoria, se recomiendan técnicas sencillas como la visualización, ensayos auditivos y la escucha activa. Y cuando nuestra concentración falle, para recuperarnos valdrá la pena tomar descansos breves en un ambiente tranquilo y sin distracciones.
Para quienes, como Ari, luchan por encontrar las palabras correctas, puede ser de ayuda describir la palabra que se busca usando su entorno semántico, cualidades o ubicación. Si no se recuerda la palabra “lápiz”, puede hablarse —en general— de materiales de oficina, su color amarillo o su lugar en el escritorio.
Todas estas estrategias no son soluciones definitivas y no reemplazan el tratamiento que deben ofrecer las instituciones de salud, pero pueden dar pistas que faciliten el diagnóstico.
Es claro que la falta de herramientas para enfrentar este síndrome ha complicado aún más la situación. Además, se desconoce el impacto que estos cambios tendrán en la epidemiología de enfermedades como la demencia o el Alzheimer. El covid-19 dejó una huella significativa en los cuerpos y cerebros del mundo, y las consecuencias van más allá de la salud personal: podrían influir en la economía y la sociedad a largo plazo.
El coronavirus no desapareció. Solo mutó, y los deterioros que ocasiona, como la niebla mental, requerirán esfuerzos coordinados de investigadores y distintos actores sociales. Además, cada vez estamos más expuestos a enfermedades y nuevos patógenos promovidos por el desequilibrio ambiental y climático en el que vivimos. Los virus nos han acompañado y habitado desde siempre. Algunos, como el SARS-CoV-2, pueden enfermarnos. La adaptación —y acción– humana— será necesaria para que no sean estos patógenos quienes definan nuestro modo de vida.
{{ linea }}







{{ linea }}
No items found.








